
Рис.1 Общий коэффициэнт смертности в зависимости от государственных подушевых расходов на здравоохранение ППС$
Концепция развития системы здравоохранения в Российской Федерации до 2020 г.
1. Общие положения
В целях обеспечения устойчивого социально-экономического развития Российской Федерации, одним из приоритетов государственной политики должно являться сохранение и укрепление здоровья населения на основе формирования здорового образа жизни и повышения доступности и качества медицинской помощи.
Эффективное функционирование системы здравоохранения определяется основными системообразующими факторами:
- совершенствованием организационной системы, позволяющей обеспечить формирование здорового образа жизни и оказание качественной бесплатной медицинской помощи всем гражданам Российской Федерации (в рамках государственных гарантий);
- развитием инфраструктуры и ресурсного обеспечения здравоохранения, включающего финансовое, материально-техническое и технологическое оснащение лечебно-профилактических учреждений на основе инновационных подходов и принципа стандартизации;
- наличием достаточного количества подготовленных медицинских кадров, способных решать задачи, поставленные перед здравоохранением Российской Федерации.
Указанные факторы являются взаимозависимыми и взаимоопределяющими, в связи с чем модернизация здравоохранения требует гармоничного развития каждого из них и всей системы в целом.
Концепция развития здравоохранения в Российской Федерации до 2020 года представляет собой анализ состояния здравоохранения в Российской Федерации, а также основные цели, задачи и способы его совершенствования на основе применения системного подхода.
Концепция разработана в соответствии с Конституцией Российской Федерации, федеральными законами и иными нормативными правовыми актами Российской Федерации, общепризнанными принципами и нормами международного права в области здравоохранения и с учетом отечественного и зарубежного опыта.
2. Современное состояние здравоохранения в Российской Федерации
2.1 Демографическая ситуация в Российской Федерации
Демографическая ситуация в Российской Федерации пока еще остается неблагоприятной. Сокращение численности населения, начавшееся в 1992 году, продолжается. Однако темпы уменьшения численности населения в последние годы существенно снизились - с 700 тыс. человек ежегодно в период 2000-2005 годов до 213 тысяч человек в 2007 году. За 10 месяцев 2008 года коэффициент естественной убыли населения составил 2,7 на 1000 населения, в то время как за соответствующий период 2007 года он составлял - 3,4.
По состоянию на 1 октября 2008 года численность постоянного населения Российской Федерации составила 141,9 млн. человек, что на 116,6 тысяч человек меньше, чем на соответствующую дату 2007 года.
Снижение темпов сокращения численности населения обеспечено главным образом увеличением рождаемости и снижением смертности. В 2007 году родились 1602 тыс. детей, что на 8,3% больше чем в 2006 году. Рост рождаемости за 10 месяцев 2008 года составил 7,7%. Коэффициент смертности (на 1000 населения) снизился в 2007 году, по сравнению с 2006 годом, на 3,3%. За 10 месяцев 2008 года коэффициент смертности по сравнению с соответствующим периодом предыдущего года не увеличился.
Показатель материнской смертности на 100 000 родившихся живыми в 2007 г. снизился на 7,2% по сравнению с 2006г. Младенческая смертность на 1 000 родившихся живыми в 2007 г. снизилась на 7,8 % по сравнению с 2006 г. За 10 месяцев 2008г. по сравнению с соответсвующим периодом 2007г. младенческая смертность снизилась на 8,3% и составила 8,8 на 1000 родившихся живыми.
В 2006 году, впервые за последние 7 лет, начала увеличиваться ожидаемая продолжительность жизни населения Российской Федерации. По сравнению с 2005 годом этот показатель вырос на 1,3 года - с 65,3 лет до 66,6 лет. В 2007 году ожидаемая продолжительность жизни увеличилась до 67,65 лет. Тем не менее, продолжительность жизни в России остается низкой - на 6,5 лет меньше, чем в "новых" странах ЕС (европейские страны, вошедшие в ЕС после мая 2004 года), и на 12,5 лет меньше, чем в "старых" странах ЕС (европейские страны, входившие в ЕС до мая 2004 года). Разница между ожидаемой продолжительностью жизни мужчин и женщин остается очень высокой и составляет 13 лет. Ключевую роль в низкой ожидаемой продолжительности жизни населения Российской Федерации играет высокая смертность людей трудоспособного возраста, главным образом, мужчин, которая по сравнению с 1990 годом возросла более чем на 40%.
Показатель ожидаемой продолжительности жизни является наиболее корректным измерителем уровня смертности и служит признанным индикатором качества жизни и здоровья населения.
Его значение в существенной степени зависит от объема государственных расходов, выделяемых на оказание медицинской помощи и на здравоохранение в целом, а также от эффективности политики денежных доходов населения, развитости системы санитарно-эпидемиологического благополучия, уровня профилактической активности населения.
Современная история Российской Федерации убедительно показывает, что снижение государственной поддержки здравоохранения и ухудшение качества жизни населения приводят к значительному уменьшению средней продолжительности жизни.
Так в 1991-1994 годах, в результате существенного снижения уровня жизни населения продолжительность жизни сократилась на 5 лет. В первые годы после финансового кризиса 1998 года, приведшего к сокращению доли расходов на здравоохранение в ВВП на 30% (с 3,7% в 1997 году до 2,6% в 1999 году), средняя продолжительность жизни снизилась на 1,84 года.
Рост показателя продолжительной жизни в 2005-2007 годах в значительной степени связан с увеличением расходов на медицинскую помощь с 2,6% ВВП в 2005 году до 2,9% ВВП в 2007 году, а расходов на здравоохранение в целом - с 3,2% ВВП в 2005 году до 3,5% ВВП в 2007 году.

Рис.1 Общий коэффициэнт смертности в зависимости от государственных подушевых расходов на здравоохранение ППС$
Общий коэффициент смертности, т.е. число умерших от всех причин на 1000 человек, в 2007 году составил 14,7 (в 2005 г. - 16,1, в 2006 г. - 15,2), что отражает определенную положительную динамику. Но, тем не менее, коэффициент смертности остается в 1,3 раза выше, чем в "новых" странах ЕС, и в 1,5 раза выше, чем в "старых" странах ЕС. Основной причиной смертности являются болезни системы кровообращения, от которых в 2007 году умерли около 1,2 млн. человек (56,6% умерших). От новообразований умерли 13,8%, от внешних причин - 11,9%. Показатели материнской и младенческой смертности превышают аналогичные показатели в развитых странах в 1,5 - 2,0 раза. В структуре причин младенческой смертности лидируют отдельные состояние, возникшие в перинатальном периоде, врожденные аномалии и заболевания органов дыхания.

Рис.2 Причины смертности в России, 2007г.
В Российской Федерации показатели смертности от болезней кровообращения (в 2007 г. - 829 случаев на 100 тыс. человек, в 2006 г. - 865, в 2005 г. - 908) являются одними из наиболее высоких в мире. Соответствующие показатели в других странах составляли в 2005 г.: в "старых" странах ЕС - 214, в "новых" странах ЕС - 493, в США - 315. При этом доля смертности от инсультов в России составляет почти половину (46%) в смертности от болезней системы кровообращения. Анализ возрастной структуры смертности от болезней системы кровообращения в период с 1991 по 2006 гг. показывает существенное увеличение смертности в трудоспособном возрасте.
За 10 месяцев 2008 г. смертность от онкологических заболеваний составила 203,9 на 100 тыс. человек (2007 г. - 202,3, 2006 г. - 200,9; 2005 г. - 201,2). Смертность населения России в возрасте 0-64 лет от онкологических заболеваний на 30% превышает этот показатель в "старых" странах ЕС и находится на одном уровне с "новыми" странами ЕС. Онкологические заболевания в России характеризуются высокой долей смертей в течение первого года после установления диагноза: например, процент смертей от рака легкого составляет 56, от рака желудка - 55. Это свидетельствует о поздней выявляемости этих заболеваний. Мужчины трудоспособного возраста умирают от онкологических заболеваний почти в 2 раза чаще, чем женщины, но заболеваемость среди женщин выше.
В России за 10 месяцев 2008 г. смертность от внешних причин составила 166,0 случаев на 100 тыс. человек (в 2007 г. - 174,8, 2006 г. - 198,5 случаев, в 2005 г. - 220,7), что в 4,6 раз превышает показатели "старых" стран ЕС (36,3 случая на 100 тыс. населения) и в 2,6 раз - "новых" стран ЕС (65 случаев на 100 тыс. человек; 2005г.). В подавляющем большинстве случаев смертность от внешних причин связана с чрезмерным потреблением крепких алкогольных напитков.
За 10 месяцев 2008 г. смертность в результате случайного отравления алкоголем составила 13,7 на 100 тыс. населения, (в 2007 г. - 14,6, 2006 г. - 23,1, в 2005 г. - 28,6). При этом в 2006 г. смертность населения в трудоспособном возрасте составляла 29,8 (у мужчин - 48,0, у женщин -10,8) на 100 тыс. человек трудоспособного возраста. У городского населения смертность в трудоспособном возрасте составила 26,2, у сельского - 40,0 на 100 тыс. человек. Существенно выше показатель смертности у мужчин трудоспособного возраста, проживающих в сельской местности, где он составляет 62,2 на 100 тыс. человек (у женщин 15,1), что в два раза выше среднего показателя по стране.
Российская Федерация занимает первое место в мире по аварийности на дорогах, причиной которой зачастую являются нетрезвые водители. Смертность от всех видов транспортных несчастных случаев (главным образом, при ДТП) составляет 27,4 на 100 тыс. населения (в 2007 г. - 27,7, 2006 г. - 26,8, в 2005 г. - 28,1), что практически в 3,3 раза выше, чем в "старых" странах ЕС (8,4) и в 2,2 раза выше, чем в "новых" странах ЕС (12,6). В 2007 году произошло 23851 дорожно - транспортных происшествий с участием детей (в 2005 - 25489, в 2006 - 24930), погибло 1116 детей (в 2005 - 1341, в 2006 - 1276). При этом надо учитывать, что количество автомобилей на душу населения в России более чем в два раза меньше, чем в странах ЕС.
В России частота самоубийств за 10 месяцев 2008 г. составляла 27,8 случаев на 100 тыс. человек (в 2007 г. - 28,8, 2006 г. - 30,1, в 2005 г. - 32,2), что в 2,9 раза выше, чем в "старых" странах ЕС (9,9), и в 1,9 раза выше, чем в "новых" странах ЕС (15,5), в 2005 г.
2.2. Показатели здоровья и главные факторы риска заболеваемости и смертности населения Российской Федерации
В последние 16 лет заболеваемость населения Российской Федерации постоянно растет, что связано, с одной стороны, с ростом доли пожилого населения и с более эффективной выявляемостью заболеваний с помощью новых методов диагностики, с другой стороны, с неэффективностью системы профилактики и предотвращения заболеваний. В 1990 г. было выявлено 158,3 млн. случаев заболеваемости населения, в 2006 г. - 216,2 млн. случаев, то есть рост заболеваемости составил 36% (а в пересчете на 100 тыс. населения заболеваемость - на 41,8%).
Следует обратить внимание на то, что с 1990 по 2006 гг. существенно возросло число случаев заболеваний, приводящих к смерти. Например, число случаев заболеваний системы кровообращения возросло в 2 раза, онкологических - на 60%. Число болезней костно-мышечной системы и соединительной ткани, приводящих к инвалидности, а также осложнений беременности, родов и послеродового периода возросло в 2 раза. По структуре заболеваемости преобладают болезни органов дыхания (23,6%) и болезни системы кровообращения (13,8%).
Важнейший индикатор эффективности здравоохранения любой страны - это средняя продолжительность жизни лиц, страдающих хроническими заболеваниями. В России она составляет 12 лет, а в странах ЕС - 18-20 лет.
С 1990 г. отмечается резкое увеличение числа детей, родившихся больными или заболевших в период новорожденности. В 2000-2006 гг. этот показатель достиг 40% от общего числа детей, родившихся живыми.
Инвалидность в Российской Федерации с 1990 по 2006 гг. не уменьшается, в том числе и среди лиц трудоспособного возраста, доля которых в общем числе лиц, впервые признанных инвалидами, составляет не менее 40%.
Всего инвалидов в Российской Федерации 14 млн. человек, в том числе 523 тыс. детей. Это говорит о невысоком качестве медицинской помощи и неадекватной социальной реабилитации. В структуре первичной инвалидности взрослого населения преобладают сердечно-сосудистые заболевания и злокачественные новообразования. Среди заболеваний, обусловивших развитие инвалидности у детей лидируют психические расстройства, болезни нервной системы, врожденные аномалии и нарушения обмена веществ.
В России существуют четыре основные фактора риска: высокое артериальное давление, высокий уровень холестерина, табакокурение и чрезмерное потребление алкоголя, вклад которых в структуре общей смертности составляет 87,5%, а в количестве лет жизни с утратой трудоспособности - 58,5%. При этом на первом месте по влиянию на количество лет жизни с утратой трудоспособности (16,5%) стоит злоупотребление алкоголем. По экспертным оценкам, относительные показатели мало изменились за последние 6 лет.
Высокое артериальное давление. Высокое артериальное давление, или артериальная гипертония, - основная причина смертности и вторая, по количеству лет жизни с утратой трудоспособности, причина заболеваемости населения Российской Федерации. Около 34-46% мужчин и 32-46% женщин (в зависимости от региона) страдают артериальной гипертонией, при этом более 40% мужчин и 25% женщин не знают о том, что у них повышенное артериальное давление.
Высокий уровень холестерина. Примерно у 60% взрослых россиян уровень холестерина превышает рекомендуемый уровень, причем у 20% из них уровень настолько высок, что требует медицинского вмешательства.
Злоупотребление алкоголем - важнейшая проблема общественного здоровья в Российской Федерации. С 1990 г. по 2006 г. потребление алкоголя на душу населения в РФ выросло не менее чем в 2,5 раза. В основном это произошло за счет увеличения потребления пива (в структуре продажи алкогольных напитков доля пива возросла с 59% в 1990 г. до 76% в 2006 г.). Ежедневно в России употребляют алкогольные напитки (включая слабоалкогольные) 33% юношей и 20% девушек, около 70% мужчин и 47% женщин.

Рис.3 Потребление алкоголя на душу населения у лиц старше 15 лет(в пересчёте на чистый спирт)
В 2002 г. потребление алкоголя в стране составило 14,5; 2,4 и 1,1 л в год в пересчете на чистый спирт соответственно у мужчин, женщин и подростков, или в среднем около 11 л в год на душу взрослого населения (по данным Роспотребнадзора, 18 л в год на душу взрослого населения). Потребление крепких алкогольных напитков в абсолютных цифрах в РФ с 1990 г. не уменьшилось, хотя в структуре потребления их доля уменьшилась до 15% из-за резкого увеличения потребления пива.
Табакокурение. В Российской Федерации потребление сигарет с 1985 по 2006 гг. увеличилось на 87%, в основном, за счет увеличения курильщиков среди женщин и подростков. В настоящее время в стране курят более 40 млн человек: 63% мужчин и 30% женщин, 40% юношей и 7% девушек. Доля курящих мужчин в России одна из самых высоких в мире и в 2 раза больше, чем в США и странах ЕС. Ежегодно количество курящих в России увеличивается с темпом в 1,5-2%, захватывая женщин и подростков. Темп роста курящих в России является одним из самых высоких в мире и при этом в последние три года количество сигарет, выкуриваемых в стране, увеличивается на 2-5% в год.
Курение вызывает рост болезней системы кровообращения, приводит к хроническим заболеваниям легких и провоцирует многие онкологические болезни.
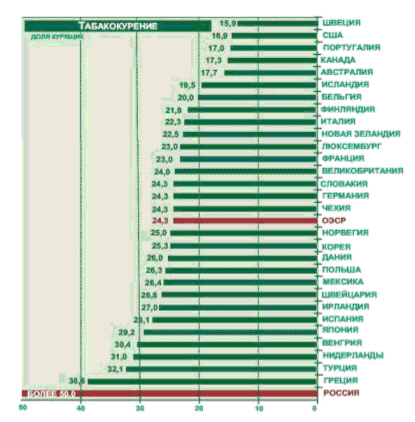
Рис.4 Доля ежедневно курящего населения старше 15 лет
От болезней, связанных с табакокурением, ежегодно умирают 220 тыс. человек, при этом 40% смертности мужчин от болезней системы кровообращения связано с курением. Отмечается, что более высокая смертность среди курящих мужчин приводит к снижению в 1,5 раза их доли среди мужчин в возрасте старше 55 лет.
2.3. Реализация Программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи
Законодательством Российской Федерации установлен страховой принцип финансирования медицинской помощи. В 1993 году в дополнение к бюджетной системе здравоохранения была создана система обязательного медицинского страхования (ОМС), в результате в России сложилась бюджетно-страховая модель финансирования государственной системы здравоохранения.
С 1998 года Правительством Российской Федерации ежегодно принимается Программа государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи, обеспечиваемая за счет средств бюджетной системы Российской Федерации.
Начиная с 2005 года, Правительством Российской Федерации ежегодно утверждаются нормативы финансового обеспечения медицинской помощи на одного жителя (подушевые финансовые нормативы).
Расходы на оказание бесплатной медицинской помощи из государственных источников финансирования в 2007 году составили 897,3 млрд. руб. и возросли в текущих ценах в 3,8 раза по сравнению с 2001 годом. Программа обеспечивалась в отчетном году за счет федерального бюджета, бюджетов субъектов Российской Федерации и местных бюджетов (63,4 %) и средств системы ОМС (36,6 %).
Необходимо отметить постоянное снижение доли ОМС в финансовом обеспечении программы государственных гарантий, при этом страхование неработающего населения осуществлялось в отсутствии единых принципов формирования страховых платежей, а остальные источники формирования системы ОМС носили налоговый, а не страховой характер. Это произошло за счет увеличения бюджетного финансирования в рамках приоритетного национального проекта в сфере здравоохранения.
В 2007 году стоимость базовой программы обязательного медицинского страхования составляла 328,2 млрд. рублей. Эти расходы включали статьи на заработную плату с начислениями, медикаменты, мягкий инвентарь, продукты питания, расходные материалы. Субъектами Российской Федерации и муниципальными образованиями напрямую осуществлялось финансовое обеспечение деятельности бюджетных учреждений в размере 361,9 млрд. рублей. При этом из указанных 361,9 млрд. рублей, 187,2 млрд. рублей - ассигнования, подлежащие передаче через систему ОМС, поскольку осуществляются по тем же статьям, которые входят в тарифы ОМС. Кроме того, 111,8 млрд. рублей были направлены субъектами Российской Федерации и муниципальными образованиями на оплату коммунальных и прочих услуг, содержание имущества, приобретение основных средств.
Анализ финансовых показателей реализации территориальных программ государственных гарантий в 2007 году позволил установить их дефицит в 60 субъектах Российской Федерации, который составил 65,4 млрд. рублей.
Наиболее дефицитными в 2007 году были территориальные программы в субъектах Южного федерального округа: Ингушетия (56,4%), Дагестан (51,1%), Чеченская (36,1%), Кабардино-Балкарская (36,6%) республики и Ставропольском крае (30%). Значительный дефицит финансового обеспечения территориальных программ установлен также в Республике Хакасия (34,5%), Приморском крае (30,5%), Тамбовской (28,9%) и Курганской областях (28,4%).
При этом в 2007 году дефицит в финансовом обеспечении территориальных программ ОМС установлен в 58 субъектах Российской Федерации и составил 29,2 млрд. рублей. Наиболее дефицитными году были территориальные программы ОМС в Чеченской Республике (47,8%), Республике Ингушетия (47,4%), Агинском Бурятском автономном округе (42,3%), Республике Дагестан (35,3%), Сахалинской (32,9%), Ульяновской (32,2%) и Читинской (31,3%) областях.
Необходимо также отметить, что помимо дефицита территориальных программ государственных гарантий существует еще существенная дифференциация их обеспеченности по субъектам Российской Федерации, которая приводит к разнице в доступности и качестве оказываемой медицинской помощи.
Так, фактически сложившиеся подушевые нормативы территориальных программ государственных гарантий достигают размеров от 1 723 рубля в Республике Ингушетия до 26 918 рублей в Чукотском автономном округе, при среднем нормативе по Российской Федерации в 5 150 рублей.
Средства системы ОМС доводятся до лечебных учреждений через частные страховые организации (СМО), которые никак не заинтересованы в повышении качества медицинской помощи застрахованным и снижении издержек на ее оказание.
Дополнительным каналом поступления средств в лечебно-профилактические учреждения (ЛПУ) являются платные медицинские услуги и программы ДМС. Наличие этих источников, с одной стороны, позволяет ЛПУ (в условиях недофинансирования) получить дополнительные средства для зарплаты сотрудников и текущего содержания ЛПУ, но, с другой стороны (в отсутствии жесткой регламентации этих услуг), приводит к снижению доступности и качества медицинской помощи населению, обслуживаемому по программе государственных гарантий.
Основными проблемами реализации государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи в Российской Федерации являются:
1. недостаточное финансовое обеспечение прав граждан Российской Федерации на бесплатную медицинскую помощь, сильная дифференциация среди субъектов Российской Федерации в части реализации территориальных программ государственных гарантий бесплатной медицинской помощи;
2. раздробленность источников финансирования медицинской помощи, не позволяющая внедрить в полном объеме систему обязательного медицинского страхования.
2.4. Система организации медицинской помощи населению
С первой половины ХХ века по настоящее время в России реализуется двухуровневый принцип построения системы медицинской помощи населению, представленный самодостаточными и мало интегрированными между собой структурами: амбулаторно-поликлинической, скорой и стационарной.
В настоящее время медицинская помощь населению Российской Федерации оказывается в 9 620 учреждениях здравоохранения, в том числе в 5 285 больницах, 1 152 диспансерах, 2 350 самостоятельных амбулаторно-поликлинических учреждениях, 833 самостоятельных стоматологических поликлиниках.
Первичная медико-санитарная помощь - совокупность медико-социальных и санитарно-гигиенических мероприятий, обеспечивающих оздоровление, профилактику неинфекционных и инфекционных заболеваний, лечение и реабилитацию населения. Первичная медико-санитарная помощь представляет первый этап непрерывного процесса охраны здоровья населения, что диктует необходимость ее максимального приближения к месту жительства и работы людей. Основным принципом ее организации является территориально-участковый.
Несмотря на развитую сеть амбулаторно-поликлинических учреждений, существующая система первичной медико-санитарной помощи не способна удовлетворить потребности населения страны и современного общества.
Службы, оказывающие первичную медико-санитарную помощь, остаются функционально перегруженными и малоэффективными. Это связано с:
- неадекватно высокой численностью населения, прикрепленного к 1 амбулаторному участку (номинально в крупных городах - 1800-2500 человек на 1 участок, фактически - до 4000 человек), что трансформирует функции врача в функции оператора по выписке рецептов на лекарственные препараты в рамках программы дополнительного лекарственного обеспечения;
- расширенным объемом лечебной работы при острой патологии. Самоликвидация кабинетов доврачебной медицинской помощи усугубила перегрузку выполнения функции врачебной должности.
С учётом длительного времени ожидания приёма, неудобного графика работы государственных и муниципальных амбулаторных учреждений здравоохранения (преимущественно в будние дни) доступность первичной амбулаторно-поликлинической медицинской помощи для работающего населения оказывается низкой. Отсутствуют взаимодействие и преемственность в работе отдельных подразделений первичной медико-санитарной помощи, что приводит к недостаточной эффективности ее работы в целом.
Особенного внимания требует тот факт, что недостатки в планировании и организации работы участкового врача, а также современные принципы оплаты труда не позволяют первичному звену медицинской помощи выполнять основную, наиболее важную для охраны здоровья населения, функцию - профилактики заболеваемости.
Несовершенства в работе амбулаторно-поликлинического звена здравоохранения, в частности, отсутствие системы патронажа и неэффективное наблюдение за больными с хронической патологией привели к тому, что скорая медицинская помощь является самым распространенным видом оказания внегоспитальной медицинской помощи населению страны, взяв на себя часть функций амбулаторно-поликлинического звена.
В настоящее время в Российской Федерации скорую медицинскую помощь (далее - СМП) обеспечивают 3 268 станций и отделений, укомплектованные общепрофильными (12 603, 31,4% от общего количества бригад), специализированными (2 987; 7,5%), фельдшерскими (22 765; 56,8%) бригадами и бригадами интенсивной терапии (1 741; 4,3%). В течение 2007 года выполнено свыше 48822 тыс. выездов к больным, при этом госпитализировано только 9199 тыс. человек, то есть только каждый 5-6-й вызов заканчивался госпитализацией в стационар.
Следует отметить, что непосредственной причиной смерти лиц трудоспособного возраста в большинстве случаев является неотложное состояние. При этом около 1,8 млн. человек ежегодно умирают вне стационаров, а каждый третий госпитализированный больной в угрожающем жизни состоянии поступает в стационар с задержкой более 24 часов, что обусловлено, в том числе, стремлением СМП осуществлять лечение острых состояний на дому.
Эффективному использованию возможностей СМП препятствуют следующие факторы:
1. Оказание своевременной медицинской помощи в муниципальных районах происходит не по принципу наиболее близко расположенной бригады, а по принципу территориальной принадлежности.
2. Значительные различия в финансовом обеспечении СМП приводят к отсутствию возможности создать единую электронную диспетчерскую службу и оснастить машины СМП системой спутниковой навигации, а также к ослаблению контроля за техническим состоянием поставляемого в эксплуатацию оборудования.
3. Существует недостаточная укомплектованность бригад СМП квалифицированными кадрами, в том числе специалистами, своевременно прошедшими переподготовку, из-за несовершенства системы подготовки кадров службы СМП как высшего, так и среднего звена. Обращает особое внимание факт сокращения количества специализированных бригад и отток опытных медицинских кадров.
4. Зачастую происходит нецелевое использование бригад СМП (для перевозки плановых больных).
Таким образом, низкая эффективность профилактической работы первичного звена медицинской помощи, отсутствие системы амбулаторного долечивания и патронажа, а также несовершенство организации работы скорой медицинской помощи привели к тому, что стационарная помощь выступает в качестве основного уровня в системе охраны здоровья населения. При этом, по сути, стационарная медицинская помощь необходима лишь при заболеваниях, требующих комплексного подхода к диагностике и лечению, применения сложных методов обследования и лечения с использованием современной медицинской техники, оперативных вмешательств, постоянного круглосуточного врачебного наблюдения и интенсивного ухода.
По данным работы стационаров муниципального, субъектового и федерального подчинения, среднегодовая занятость койки в 2007 году составила 318 дней, средняя длительность пребывания больного в стационаре 13,2 дня.
Внедрение стационар-замещающих технологий в деятельность амбулаторно-поликлинической службы позволило с 2006 г. по 2007 г. увеличить число мест в дневных стационарах на 9% (с 187,7 тыс. в 2006 г. до 206,2 тыс. в 2007 г.), обеспеченность местами дневных стационаров - на 4,3% (с 13,9 до 14,5 на 10 тыс. населения соответственно) и уровень госпитализации в дневные стационары - на 5,5% (с 3,6 до 3,8 на 100 чел. населения соответственно; для сравнения: в 2003 г. - 2,6). Однако, несмотря на это, уровень госпитализации в круглосуточные стационары остается настолько высоким (22,5 на 100 чел. населения в 2007 г.), что создается значительный дефицит стационарных коек, хотя показатель обеспеченности койками на 1 тыс. населения в Российской Федерации составляет 12,4, т.е. соответствует уровню таких развитых стран, как Япония (15,4), Голландия (14,3), Норвегия (11,7), и значительно превышает уровни других развитых стран.
Таким образом, объем коечного фонда достаточен для полного обеспечения населения страны стационарной помощью. Однако существующая в настоящее время организация стационарной помощи не эффективна, что проявляется:
- неадекватным расширением коечного фонда;
- высокими показателями нецелесообразной и непрофильной госпитализации;
- неадекватным увеличением сроков пребывания больного в стационаре;
- частой госпитализацией больных в неподготовленные для оказания профильной медицинской помощи лечебные учреждения;
- высокой частотой переводов больных из одного лечебного учреждения (неподготовленного или непрофильного) в другое.
На сегодняшний день в стране отсутствует стройная система восстановительного лечения и реабилитации. Во многих случаях больной выписывается из стационара "под наблюдение участкового врача", что в реальности означает "под собственное наблюдение". На амбулаторно-поликлиническом уровне слабо развита патронажная служба, не разработана система "стационара на дому", часто не обеспечивается преемственность в лечении между стационаром и поликлиникой, больным не доступны реабилитационные мероприятия.
Существующие в настоящее время отделения (кабинеты) по восстановительному лечению и реабилитации не соответствуют современным требованиям по оснащению диагностическим и лечебным оборудованием. Отмечается острая нехватка специализированных кадров реабилитационной службы (врачей и инструкторов ЛФК, физиотерапевтов, логопедов, нейропсихологов, медицинских психологов, трудотерапевтов, социальных работников и др.). Полностью отсутствует необходимая нормативно-правовая база процесса восстановительного лечения и реабилитации.
Таким образом, также не удовлетворяются имеющиеся потребности значительной части населения Российской Федерации в восстановительном лечении и реабилитации.
2.5 Инновационное и кадровое обеспечение развития здравоохранения
Уровень развития медицинской науки определяет перспективы совершенствования всей системы здравоохранения. Настоящее состояние медицинской науки в Российской Федерации характеризуется размытостью приоритетов, низким инновационным потенциалом, плохой связью с государственными заказчиками, слабой системой внедрения научных результатов в практическое здравоохранение. Развитие современных научных исследований в области медицины возможно лишь при условии комплексного подхода, основанного на привлечении разработок фундаментальных медико-биологических, естественных и точных наук, а также новых технологических решений.
В системе здравоохранения в 2007 г. работало 616,4 тыс. врачей и 1 349,3 тыс. среднего медицинского персонала (в 2004 - 607,1 тыс. и 1 367,6 тыс.; в 2006 г. - 607,7 тыс. и 1 351,2 тыс. соответственно). Обеспеченность врачами на 10 тыс. населения составила 43,3 (2004 - 42,4; 2006 г. - 43,0), средним медицинским персоналом - 94,9 (2004 г. - 95,6; 2006 г. - 95,0). Соотношение врачей и среднего медицинского персонала составляет 1: 2,2.
Несмотря на то, что врачей в Российской Федерации больше на душу населения, чем, в среднем, в развитых странах, качество медицинской помощи и показатели здоровья населения в нашей стране значительно хуже, что свидетельствует о низкой эффективности отечественной системы медицинской помощи, недостаточной квалификации врачей и слабой мотивации их к профессиональному совершенствованию.
Кроме того, соотношение между численностью врачей и среднего медицинского персонала в нашей стране значительно ниже, чем в большинстве развитых стран мира, что вызывает дисбаланс в системе оказания медицинской помощи, ограничивает возможности развития служб долечивания, патронажа, реабилитации.
Кроме того, наблюдается существенная диспропорция в распределении врачебных кадров: излишняя концентрация их в стационарных учреждениях и нехватка в амбулаторно-поликлинических.
Среди проблем в области управления медицинскими кадрами следует отметить низкую заработную плату медицинских работников, уравнительные подходы к оплате труда медицинского персонала, низкие социальную защищенность и престиж медицинской профессии, несоответствие федеральных государственных образовательных стандартов высшего и среднего профессионального образования современным потребностям здравоохранения и невысокое качество преподавания, отсутствие системы непрерывного медицинского образования (НМО), низкую информированность медицинских работников о современных методах диагностики и лечения заболеваний, слабую подготовку управленческих кадров в здравоохранении и медицинском страховании, невысокий профессиональный уровень медицинских работников.
2.6 Лекарственное обеспечение граждан в амбулаторных условиях
В настоящее время в Российской Федерации существует три модели обеспечения граждан лекарственными средствами: дополнительное лекарственное обеспечение льготных категорий граждан в рамках набора социальных услуг, предусмотренного Федеральным законом от 17.07.1999 г. № 178-ФЗ "О государственной социальной помощи" и лекарственное обеспечение отдельных групп населения бесплатно или со скидкой по рецептам врача в соответствии с постановлением Правительства Российской Федерации от 30.07.1994 г. № 890, а также обеспечение дорогостоящими лекарственными средствами больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше, миелолейкозом, рассеянным склерозом, а также после трансплантации органов и тканей.
Система дополнительного лекарственного обеспечения в рамках набора социальных услуг функционирует с 2005 года. В рамках указанной системы осуществляются закупки лекарственных средств по процедурам закупок товаров, работ и услуг для государственных (муниципальных) нужд.
С 2005 по 2007 год закупки осуществлялись Федеральным фондом обязательного медицинского страхования за счет средств, передаваемых из федерального бюджета, в 2008 году - органами государственной власти субъектов Российской Федерации за счет субвенций, передаваемых в территориальные фонды обязательного медицинского страхования, а в 2009 году будут переданы субвенциями из федерального бюджета в бюджеты субъектов Российской Федерации
В 2005 году на дополнительное лекарственное обеспечение было запланировано 50,8 млрд. рублей, фактические расходы составили 48,3 млрд. рублей. При этом, ограниченное использование финансовых средств было вызвано во первых сохранением солидарного принципа, а во вторых адаптацией врачей и пациентов к новой системе лекарственного обеспечения.
В 2006 году произошел законодательный отказ существенной части льготников от получения набора социальных услуг, и в системе дополнительного лекарственного обеспечения остались только граждане, нуждающиеся в регулярном приеме лекарственных средств. Кроме того, был существенно расширен список лекарственных средств. Фактические расходы составили 74,7 млрд. рублей при запланированных 34 млрд. рублей.
Кроме того, в 2005 и 2006 годах не было единой автоматизированной системы учета назначения и выписки лекарственных средств, что явилось причиной низкого уровня контроля.
В 2007 году численность граждан, оставивших право на дополнительное лекарственное обеспечение практически не изменилась, запланированы были средства в сумме 34,9 млрд. рублей, но расходы сократились на 30 процентов и составили 50,7 млрд. рублей. Снижение расходов обусловлено установлениями ограничений на выписку препаратов, а также появлением централизованной автоматизированной системы.
В 2008 году планируемые расходы на реализацию прав граждан льготных категорий на дополнительное лекарственное обеспечение составили 30,1 млрд. рублей. При этом, из системы дополнительного лекарственного обеспечения были выведены дорогостоящие препараты для лечения больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше, миелолейкозом, рассеянным склерозом, а также после трансплантации органов и тканей. На закупку этих препаратов были выделены средства в сумме 33 млрд. рублей.
Кроме того, на осуществление отдельных полномочий в области лекарственного обеспечения в 2008 году субъектам Российской Федерации было дополнительно выделено 10 млрд. рублей.
В целом, существующая система льготного обеспечения граждан лекарственными средствами в амбулаторных условиях подлежит изменению по следующим причинам:
- система не позволяет эффективно планировать и контролировать уровень затрат - подушевой норматив ДЛО не основан на анализе потребностей, а сформирован исходя из установленной ежемесячной денежной выплаты;
- модель ДЛО с использованием процедур закупок для государственных нужд не гарантирует бесперебойное обслуживание льготных рецептов надлежащего ассортимента;
- основным сдерживающим механизмом является ограничительный перечень, однако его формирование не основано на анализе клинической и экономической эффективности;
- отсутствуют участники, экономически мотивированные в эффективном расходовании бюджетных средств.
2.7 Информатизация здравоохранения
В Российской Федерации разработка и реализация программ информатизации здравоохранения ведется с 1992 года. К настоящему времени в стране созданы элементы информационно-коммуникационной инфраструктуры для нужд медицины, положено начало применению и распространению современных информационно-коммуникационных технологий в сфере здравоохранения. В субъектах Российской Федерации созданы медицинские информационно-аналитические центры, автоматизированные информационные системы фондов обязательного медицинского страхования и страховых медицинских организаций.
Вместе с тем, разработанные информационные системы, как правило, носят узконаправленный характер, ориентированный на обеспечение частных функций и задач. Отсутствие единого подхода при их развитии в процессе эксплуатации привело к возникновению серьезных проблем. В результате существующие информационные системы представляют собой комплекс разрозненных автоматизированных рабочих мест, а не единую информационную среду.
Уровень оснащения системы здравоохранения современными информационно-коммуникационными технологиями крайне неоднороден, и в основном ограничивается использованием нескольких компьютеров в качестве автономных автоматизированных рабочих мест.
Еще одной проблемой в области информатизации системы здравоохранения является отсутствие унификации используемых программно-аппаратных платформ. Сегодня в медицинских учреждениях существует более 800 различных медицинских информационных систем, а для нужд бухгалтерий, отделов кадров и экономических подразделений используются самые разные программные пакеты.
Некоторые учреждения, в основном работающие и финансируемые из системы обязательного медицинского страхования, внедряют системы, позволяющие вести учет контингента больных, проводить анализ деятельности и составление регламентных отчетов. В целом в учреждениях системы здравоохранения не формируется единого информационного пространства, поэтому электронный обмен данными между ними затруднен.
Единственный вид программного обеспечения, установленный практически повсеместно в учреждениях здравоохранения, это разработанные программы учета реестров оказанных услуг системы обязательного медицинского страхования, а так же компоненты информационных систем обеспечения льготными лекарственными средствами.
К настоящему времени, не сформирован единый подход к организации разработки, внедрения и использования информационно-коммуникационных технологий в медицинских учреждениях и организациях. В результате возможность интеграции существующих программных решений весьма ограничены.
Таким образом, существующий уровень информатизации системы здравоохранения не позволяет оперативно решать вопросы планирования и управления отраслью для достижения существующих целевых показателей.
В настоящее время многие страны приступили к реализации программы по созданию единого информационного пространства в сферах здравоохранения и социального развития.
Например, в Великобритании реализуется программа NHS Connecting for Health с общим объемом инвестиций до 2014 года порядка 25 млрд.долл.США при численности населения примерно 60,5 млн.человек. Аналогичные программы выполняются во всех странах Организации экономического сотрудничества и развития (30 стран).
В Европе, помимо национальных программ, реализуется единая программа Европейского Союза e-health. Первоочередные задачи: стандартизация, обеспечение страхового покрытия независимо от нахождения, обработка медицинской информации о пациенте с использованием информационных технологий (иногда для описания последней задачи используется термин - телемедицина, но он не отражает в полной мере сущности указанных процессов).
Объем инвестиций Евросоюза в рамках общеевропейской программы e-health (без учета аналогичных национальных программ) уже составил около ?317 миллионов.
В Канаде создается единая информационная система в области здравоохранения. Приоритетные направления работ: Электронный паспорт здоровья, инфраструктура, телемедицина, создание национальных реестров, справочников и классификаторов, системы диагностической визуализации и хранения графической информации. Бюджет программы на период до 2009 года составляет $1,3 миллиарда при численности населения около 39 млн.человек.
Аналогичная комплексная программа реализуется в США. Согласно данной программе предусматривается создание сегмента информационной системы в сфере здравоохранения в рамках Электронного Правительства. Общие потребности в инвестициях в электронную медицину на ближайшее десятилетие: оцениваются в $21,6-$43,2 миллиарда. Приоритетными направлениями работ в настоящий период объявлены: электронный паспорт здоровья (EHR), национальная информационная инфраструктура в интересах здравоохранения, региональные центры медицинской информации (RHIOs), электронный обмен медицинскими данными.
Согласно экспертным оценкам, полномасштабное внедрение информационных технологий в медицине в США может привести к экономии до $77 миллиардов. Аналогичные исследования в Германии дают оценку экономии расходов при переходе на электронное здравоохранение в размере до 30% от имеющихся затрат. В частности, внедрение технологии электронного рецепта дает экономию порядка ?200 000 000 в год, снижение расходов, связанных с выбором неправильного метода лечения, избыточных процедур и медикаментов позволит экономить около ?500 миллионов ежегодно, выявление и предотвращение страховых махинаций составят около ?1 миллиарда в год при численности населения около 83 млн.человек.
3. Цели, задачи и основные направления концепции развития здравоохранения до 2020 года
Целями развития здравоохранения являются:
- прекращение к 2011 году убыли населения Российской Федерации и доведение численности до 145 млн. человек к 2020 году;
- увеличение ожидаемой продолжительности жизни населения до 75 лет;
- снижение общего коэффициента смертности до 10 (то есть в 1,5 раза по отношению к 2007 году);
- снижение показателя младенческой смертности до 7,5 на 1000 родившихся живыми (на 20% по отношению к 2007 г.);
- снижение показателя материнской смертности на 100 000 родившихся живыми до 18,6 (на 15,7% по отношению к 2007 г.);
- формирование здорового образа жизни населения, в том числе снижение распространенности употребления табака до 25% и снижение потребление алкоголя до 9 л в год на душу населения;
- повышение качества и доступности медицинской помощи, гарантированной населению Российской Федерации.
Задачами развития здравоохранения являются:
- создание условий, возможностей и мотивации населения Российской Федерации для ведения здорового образа жизни;
- переход на современную систему организации медицинской помощи;
- конкретизация государственных гарантий оказания гражданам бесплатной медицинской помощи;
- создание эффективной модели управления финансовыми ресурсами программы государственных гарантий;
- улучшение лекарственного обеспечения граждан в амбулаторных условиях в рамках системы обязательного медицинского страхования;
- повышение квалификации медицинских работников и создание системы мотивации их к качественному труду;
- развитие медицинской науки и инноваций в здравоохранении;
- информатизация здравоохранения.
4. В соответствии с результатами анализа состояния здравоохранения в Российской Федерации, а также для достижения поставленных целей предлагаются мероприятия по следующим направлениям:
4.1 Формирование здорового образа жизни
Сохранение и укрепление здоровья населения Российской Федерации возможно лишь при условии формирования приоритета здоровья в системе социальных и духовных ценностей российского общества путем создания у населения экономической и социокультурной мотивации быть здоровым и обеспечения государством правовых, экономических, организационных и инфраструктурных условий для ведения здорового образа жизни.
Для формирования здорового образа жизни необходимо внедрение системы государственных и общественных мер по:
1) совершенствованию медико-гигиенического образования и воспитания населения, особенно детей, подростков, молодежи, через средства массовой информации и обязательному внедрению соответствующих образовательных программ в учреждения дошкольного, среднего и высшего образования. В рамках указанного направления необходимо осуществлять обучение гигиеническим навыкам по соблюдению правил гигиены труда, режима труда (в том числе учебы) и отдыха, режима и структуры питания, своевременного обращения за медицинской помощью и иных норм поведения, поддерживающих здоровье;
2) созданию эффективной системы мер по борьбе с вредными привычками (злоупотребление алкоголем, табакокурение, наркомания и др.), включающей просвещение и информирование населения о последствиях употребления табака и злоупотребления алкоголем, содействие сокращению употребления табака и алкоголя, регулирование и раскрытие состава табачных изделий и алкогольной продукции, и предоставление полных сведений о составе на упаковке, защита некурящих от воздействия табачного дыма, ограничение употребления алкоголя в общественных местах, регламентирование размещения мест продажи алкогольных напитков, табака и порядка их реализации, а также ценовые и налоговые меры;
3) созданию системы мотивирования граждан к ведению здорового образа жизни и участию в профилактических мероприятиях, в первую очередь, посредством популяризации уклада и стиля жизни, способствующего сохранению и укреплению здоровья граждан Российской Федерации, формирования моды на здоровье особенно среди подрастающего поколения, внедрение системы медицинского обслуживания здоровых и практически здоровых граждан; ведение разъяснительной работы о важности и необходимости регулярной профилактики и диспансеризации граждан;
4) созданию системы мотивирования работодателей к участию в охране здоровья работников посредством установления льгот по страховым взносам на обязательное медицинское и социальное страхования, стимулирования работающих коллективов к ведению здорового образа жизни;
5) профилактике факторов риска неинфекционных заболеваний (артериальное давление, неправильное питание, гиподинамия и т.д.);
6) созданию системы мотивирования руководителей учреждений системы школьного образования к участию в охране здоровья и формированию здорового образа жизни школьников.
В целях формирования здорового образа жизни будут решены следующие задачи:
- проведение прикладных научных и эпидемиологических исследований по обоснованию совершенствования законодательства и методической базы;
- обеспечение межведомственного сотрудничества и функционирования координационного механизма (включая организацию деятельности федерального ресурсного центра);
- разработка современных подходов и обеспечение условий для обучения специалистов, совершенствование учебных программ, развитие инфраструктуры федеральных научных, образовательных учреждений;
- организация и развитие медико-профилактической помощи путем внедрения современных медико-профилактических технологий;
- организационно-методическое обеспечение деятельности региональных профилактических организаций (центров медицинской профилактики), а также учреждений первичной медико-санитарной помощи;
- разработка и реализация федеральных информационных и коммуникационных кампаний;
- организация вертикали взаимодействия между центрами медицинской профилактики и кабинетами профилактики в первичном звене;
- организация школ здоровья по основным факторам риска;
- развитие условий для ведения здорового образа жизни, включая обеспечение мониторинга и современного уровня контроля (надзора) за соответствием продукции, предназначенной для человека, а также факторов среды обитания человека требованиям действующего законодательства.
Мероприятия, направленные на формирование здорового образа жизни у граждан Российской Федерации, будут осуществляться в два этапа.
На первом этапе (2009 - 2015 гг.) будет разработана система оценки здоровья, определены базовые индикативные показатели, такие как потенциал общественного здоровья и индекс здорового образа жизни. Также обеспечена их стабилизация за счет постепенного наращивания объемов финансирования конкретных мероприятий, в том числе направленных, учитывая уровень распространенности вредных привычек в стране, на снижение потребления табака и алкоголя, на оказание медико-профилактической помощи населению на основе разработанных методик и стандартов с учетом групп риска и этапов внедрения отдельных медико-профилактических технологий (сначала "пилотные" регионы, затем тиражирование на всю территорию Российской Федерации).
На втором этапе (2016 - 2020 гг.) планируется выйти на необходимый, с точки зрения эффективности, объем мероприятий для постепенного увеличения (по отношению к базовым показателям, установленным на первом этапе) потенциала общественного здоровья на 10% и индекса здорового образа жизни на 25%. При этом уровень распространенности употребления табака и объемов потребления алкоголя (в пересчете на чистый спирт) в стране за весь период должен снизиться в 2 раза.
При этом, с 2009 по 2012 год финансовым обеспечением для мероприятий по формированию здорового образа жизни будет выступать приоритетный национальный проект "Здоровье", в котором будет предусмотрено 3,8 млрд. рублей. В целом предполагается выделять бюджетные ассигнования федерального бюджета в общей сумме не менее 13,8 млрд. рублей на период 2009-2020. Также финансовое обеспечение мероприятий должно производиться из бюджетов субъектов Российской Федерации и местных бюджетов. Кроме того, создание механизмов мотивирования и усиление разъяснительной работы привлечет инвестиции частного сектора экономики в оздоровительную инфраструктуру.
Снижение рисков для здоровья населения должно осуществляться на основе предупреждения и устранения вредного воздействия на население факторов среды обитания человека (биологических, химических, физических и социальных). Одним из наиболее важных факторов охраны здоровья является обеспечение санитарно-эпидемиологического благополучия населения, включающее:
1) совершенствование системы мер по снижению риска воздействия неблагоприятных факторов среды обитания на население на основе развития санитарного законодательства, государственного санитарно-эпидемиологического нормирования и технического регулирования с помощью инструментов социально-гигиенического мониторинга и обеспечения государственного санитарно-эпидемиологического надзора, а также надзора в области защиты прав потребителей, а также обеспечение безопасных и комфортных условий труда, базирующихся на гигиенических критериях оценки профессионального риска вреда здоровью работников, внедрение единых критериев медицинской реабилитации больных профессиональными заболеваниями;
2) борьба с инфекционными и паразитарными заболеваниями, в рамках которой необходимо усиление санитарно-противоэпидемических (профилактических) мероприятий, особое внимание среди которых будет уделяться снижению и стабилизации уровней заболеваемости по инфекциям, управляемым средствами специфической профилактики, совершенствованию и выполнению Национального календаря профилактических прививок и Календаря профилактических прививок по эпидемическим показаниям, а также профилактики, диагностики и лечения ВИЧ-инфекции и вирусных гепатитов В и С;
3) создание системы социализации определенных групп населения, являющихся потенциальными разносчиками инфекционных заболеваний (лиц без определенного места жительства, отбывающих наказание в СИН, др.).
Реализация мероприятий в рамках Национального календаря профилактических прививок позволит снизить уровень заболеваемости гепатитом В до 2,8 случаев на 100 тыс. населения в 2010 году, до 2,7 случаев в 2012 году, краснухой до 10 случаев на 100 тыс. населения в 2010 году и до 8 случаев - в 2012 году, корью до 1 случая на 1 млн. населения в 2010 году, 0,8 случаев в 2012 году. К 2020 году реализация указанных мероприятий позволит обеспечить сохранение статуса страны, как территории свободной от полиомиелита; снизить заболеваемость острым вирусным гепатитом В до 1 случая на 100 тысяч населения, ликвидировать заболеваемость вирусным гепатитом В у новорожденных, реализовать программу элиминация кори в Российской Федерации, снизить заболеваемость краснухой до 1-5 случаев на 100 тысяч населения и ликвидировать ее на 40% территорий страны.
В период с 2008 по 2020 гг. ежегодно планируется обследование не менее 22 млн. человек (в среднем, 15% от всего населения Российской Федерации), этот уровень сохранится в течение последних 10 лет.
Учитывая, что за последние 5 лет имел место ежегодный прирост числа вновь выявленных ВИЧ-инфицированных в количестве 35-40 тысяч, который сохранится, по прогнозным данным, до 2020 года, увеличится и количество лиц, нуждающихся в антиретровирусной терапии. Лечением будут охвачены вновь выявленные ВИЧ-инфицированные, а также лица, находящиеся на лечении, прекратившие получать лечение ранее или ушедшие с диспансерного наблюдения и вновь вернувшиеся.
В целях выполнения задачи по сохранению здоровья молодого поколения и трудового потенциала нации, а также, учитывая ограниченные финансовые возможности Проекта в области лечения больных вирусными гепатитами, необходимо дополнительно сосредоточить усилия проекта на лечении хронических вирусных гепатитов у детей, подростков, молодежи до 25 лет. Планируется проводить дальнейшее лечение против вирусных гепатитов В и С лицам, имеющим ВИЧ-инфекцию, а также лицам, нуждающимся в лечении и имеющим хорошую приверженность лечению.
Обеспечение здорового безопасного питания населения всех возрастных групп является важным направлением при формировании здорового образа жизни среди населения Российской Федерации, предусматривающим оптимизацию режима и характера питания, а также образование и обучение различных групп населения по вопросам здорового питания, в том числе с участием научных и лечебных центров, занимающихся вопросами питания.
Меры по внедрению здорового безопасного питания:
- поддержка грудного вскармливания детей раннего возраста,
- поддержка отечественного производства специализированных продуктов для детского питания, полностью удовлетворяющих потребности здоровых детей раннего возраста;
- создание системы здорового питания детей в организованных коллективах, в том числе совершенствование организации питания учащихся в общеобразовательных учреждениях;
- образование и обучение различных групп населения в вопросах здорового питания, в том числе с участием научных и лечебных центров, занимающихся вопросами питания;
- информационно-коммуникационная кампания по формированию у граждан Российской Федерации рациона здорового безопасного питания;
- осуществление мониторинга состояния питания населения.
Также важным направлением являются меры по повышению двигательной активности, которая представляет собой важнейшее условие поддержания здоровья граждан. В числе таких мер должны быть:
- пропаганда и стимулирование активного образа жизни, образование населения в вопросах физической культуры;
- восстановление производственной гимнастики и разработка конкретных рекомендаций по её содержанию и формам осуществления с учётом условий труда;
- развитие лечебной физкультуры и физической культуры, направленной на поддержание здоровья с опорой на имеющиеся в этой области разработки российских учёных и мировой опыт.
4.2 Гарантированное обеспечение населения Российской Федерации качественной медицинской помощью
Качественная медицинская помощь основана на применении современных технологий организации и оказания диагностических, лечебных, реабилитационных и профилактических услуг, эффективность и безопасность которых (при конкретных заболеваниях или патологических состояниях) подтверждена в соответствии с принципами доказательной медицины.
Гарантированное обеспечение каждого гражданина Российской Федерации качественной медицинской помощью должно обеспечиваться следующими мероприятиями:
1. конкретизация государственных гарантий оказания бесплатной медицинской помощи;
2. стандартизация медицинской помощи;
3. организация медицинской помощи;
4. обеспечение лекарственными средствами граждан в амбулаторных условиях;
5. осуществление единой кадровой политики;
6. инновационное развитие здравоохранения;
7. модернизация системы финансового обеспечения оказания медицинской помощи;
8. информатизация здравоохранения.
4.2.1 Конкретизация государственных гарантий оказания бесплатной медицинской помощи
Государственные гарантии оказания гражданам Российской Федерации бесплатной медицинской помощи должны быть законодательно определены, включая:
- источники финансового обеспечения государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи;
- объем государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи в части видов, порядка и условий оказания медицинской помощи;
- порядок оценки эффективности исполнения государственных гарантий бесплатной медицинской помощи;
- ответственность за неисполнение показателей государственных гарантий бесплатной медицинской помощи;
- порядок разработки нормативных актов, конкретизирующих установленный законодательством Российской Федерации объем государственных гарантий бесплатной медицинской помощи.
В соответствии с положениями законодательства Российской Федерации Правительство Российской Федерации должно принимать Программу государственных гарантий на три года, содержащую:
- минимальный размер подушевого норматива финансового обеспечения государственных гарантий оказания бесплатной медицинской помощи;
- нормативы финансовых затрат на единицу объема медицинской помощи;
- подушевые нормативы объемов медицинской помощи по видам;
- минимальные значения критериев оценки качества и доступности медицинской помощи.
На основании утвержденной Правительством Российской Федерации ПГГ, субъекты Российской Федерации принимают территориальные программы государственных гарантий, в зависимости от финансовой обеспеченности, устанавливая собственные финансовые нормативы (не ниже установленных Правительством Российской Федерации), а также включая при необходимости дополнительные виды медицинской помощи.
Мониторинг реализации государственных гарантий оказания бесплатной медицинской помощи должен осуществляться на ежегодной основе, при этом информация о выполнении ПГГ в соответствующем году должна являться основой для формирования показателей государственных гарантий бесплатной медицинской помощи на последующие периоды.
Финансовые показатели, должны быть увязаны с качественными:
- удовлетворенность населения медицинской помощью;
- смертность населения субъекта Российской Федерации, в том числе младенческая и материнская смертность, смертность населения в трудоспособном возрасте, смертность населения от сердечно-сосудистых заболеваний, онкологических заболеваний, внешних причин, в результате дорожно-транспортных происшествий;
- первичная заболеваемость основными социально-значимыми болезнями;
- первичная инвалидность;
- сбалансированность территориальной программы государственных гарантий по видам и объемам медицинской помощи в соответствии с установленными Программой нормативами;
- сроки ожидания гражданами медицинской и реабилитационной помощи по видам и условиям оказания.
При этом Программой государственных гарантий должны устанавливаться целевые значения указанных показателей и, при необходимости, дополнительные показатели с учетом приоритетов здравоохранения.
В рамках системы управления реализацией ПГГ субъектами Российской Федерации и муниципальными образованиями должны быть предусмотрены механизмы финансового стимулирования достижения соответствующих показателей через предоставление дополнительных трансфертов из федерального бюджета и Федерального фонда обязательного медицинского страхования.
Вместе с тем, в случае невыполнения установленных контрольных значений законодательством Российской Федерации должны быть установлены соответствующие санкции и внедрен эффективный механизм применения этих санкций.
Этапы реализации:
2009 - 2010 гг. - разработка и принятие закона о государственных гарантиях оказания гражданам бесплатной медицинской помощи и закона об обязательном медицинском страховании; создание системы мониторинга реализации программы государственных гарантий;
2010 - 2015 гг. - конкретизация государственных гарантий на основе стандартизации медицинской помощи; переход на планирование ПГГ на три года с ежегодной корректировкой; паспортизация медицинских учреждений на предмет оснащенности помещениями и оборудованием с целью определения возможности включения инвестиционных расходов в систему ОМС;
2016 - 2020 гг. - включение в подушевой норматив ПГГ расходов инвестиционного характера, а также расходов на приобретение дорогостоящего оборудования.
4.2.2 Стандартизация медицинской помощи
Одним из основных факторов создания системы качественной и доступной медицинской помощи является наличие единых для всей территории Российской Федерации порядков и стандартов оказания медицинской помощи при наиболее распространенных и социально-значимых заболеваниях и патологических состояниях.
Стандарты медицинской помощи разрабатываются в соответствии с показателями Программы государственных гарантий, и их выполнение гарантируется гражданам на всей территории Российской Федерации.
Создание стандартов медицинской помощи позволит рассчитать реальную стоимость медицинских услуг в каждом субъекте Российской Федерации, определить затраты на реализацию государственных и территориальных программ медицинской помощи населению, рассчитать необходимое лекарственное обеспечение этих программ (список жизненно необходимых и важнейших лекарственных средств), обосновать подушевые нормативы финансирования и оптимизировать варианты проведения реструктуризации сети учреждений здравоохранения.
Внедрение порядков оказания медицинской помощи позволит оптимизировать ее этапность, использовать правильный алгоритм взаимодействия учреждений здравоохранения и социального обеспечения, обеспечить преемственность в ведении больного на всех этапах, что значительно повысит качество медицинской помощи населению.
Порядки и стандарты оказания отдельных видов медицинской помощи выступают основой программы государственных гарантий оказания гражданам бесплатной медицинской помощи, соответствующих современному уровню развития медицины и обязательных к исполнению.
Одним из главных элементов обеспечения качества следует рассматривать разработку профессиональными сообществами (ассоциациями) клинических рекомендаций (руководств), содержащих сведения по профилактике, диагностике, лечению конкретных заболеваний и синдромов, которые будут служить основой для разработки стандартов медицинской помощи, индикаторов качества лечебно-диагностического процесса.
Такой подход к формированию алгоритма ведения больных помогает лечащим врачам планировать лечебно-диагностический процесс с учетом реальных возможностей медицинской организации. Руководители лечебно-профилактических учреждений (ЛПУ) могут оценивать качество медицинской помощи по критериям полноты выполнения обязательных лечебно-диагностических мероприятий, а также сравнивать качество работы отдельных врачей и подразделений и внедрять дифференцированную оплату труда.
Этапы реализации:
2009 - 2010 гг.:
- разработка клинических рекомендаций, порядков оказания медицинской помощи, стандартов медицинской помощи, индикаторов качества - при медико-социально значимых заболеваниях и состояниях; "пилотное" внедрение регистров стационарных больных в рамках реализации мероприятий по совершенствованию медицинской помощи больным с сосудистыми и онкологическими заболеваниями;
2010 - 2015 гг.:
- поэтапное внедрение системы управления качеством медицинской помощи на основе порядков и стандартов ее оказания, регистров стационарных больных, включающих индикаторы качества оказанной помощи, а также совершенствование тарифной политики оплаты труда медицинских работников, зависимой от качества помощи;
- установление порядка лицензирования медицинских организаций, исходя не только из наличия соответствующего материально-технического оснащения и сертифицированных специалистов, но и возможности соблюдения технологии оказания медицинской помощи (наличие достаточного количества подготовленных медицинских кадров с допусками к необходимым видам помощи и материально-технических ресурсов, позволяющих внедрить график эксплуатации оборудования в соответствии с технологиями оказания медицинской помощи);
2016 - 2020 гг.:
- внедрение экономически обоснованной саморегулируемой системы управления качеством медицинской помощи на территории Российской Федерации.
4.2.3 Организация медицинской помощи
В целях обеспечения качества и доступности медицинской помощи необходимо создание организационной системы, предусматривающей:
- максимально быструю доставку пациента в лечебно-профилактическое учреждение, оснащенное лечебно-диагностическим оборудованием, укомплектованное подготовленными медицинскими кадрами и обеспеченное необходимыми лекарственными препаратами и изделиями медицинского назначения согласно соответствующим стандартам;
- при необходимости, поэтапное продолжение лечения в других медицинских учреждениях (преемственные долечивание и реабилитация, вторичная профилактика, санаторно-курортное восстановительное лечение) или на дому, в соответствии с порядком оказания медицинской помощи при конкретном заболевании или состоянии, до достижения наилучшего результата (выздоровление, функциональное восстановление).
Для создания системы оказания медицинской помощи, удовлетворяющей указанным критериям необходимо:
- создание правовых и экономических условий для формирования саморегулируемой системы оказания медицинской помощи населению, обеспечивающей мотивированную эффективную работу медицинских служб каждого уровня, преемственность их действий на всех этапах лечения для достижения наилучшего результата;
- развитие первичной медико-санитарной помощи, в том числе уменьшение количество прикрепленного взрослого населения до 1,2 - 1,5 тыс. человек, детского - до 600-800 детей и подростков на 1 участок с уменьшением нагрузки на одного участкового врача, придание приоритета профилактической работе, усиление патронажной и реабилитационной функции, внедрение системы "стационаров на дому", обеспечиваемых мобильными специально оснащенными патронажными бригадами, дооснащение учреждений, совершенствование и расширение стационар-замещающих медицинских технологий;
- совершенствование работы скорой медицинской помощи, в том числе оптимизация маршрутов доставки больных в стационар в зависимости от вида патологии, тяжести состояния больного, внедрение целевых показателей работы скорой медицинской помощи (время приезда на вызов, время транспортировки в стационар, догоспитальная летальность), внедрение порядков оказания медицинской помощи в части догоспитального ведения больных с разными видами патологии;
- оптимизацию работы учреждений стационарного уровня в части установления целевых показателей работы учреждений, отражающих не только виды и объемы оказанной медицинской помощи, но и ее качество, внедрения этапности медицинской помощи и разработанных маршрутов транспортировки больных на основе рационального распределения функциональных обязанностей стационаров (муниципальные (городские и районные) - для оказания первичной помощи при неотложных состояниях; субъектовые межрайонные - для оказания специализированной помощи, в том числе при неотложных состояниях и состояниях, требующих восстановительного лечения и реабилитации; субъектовые и федеральные - для оказания специализированной, в том числе высокотехнологичной, помощи), развития специализированных учреждений для оказания диагностической и лечебной помощи больным с онкологическими заболеваниями, создания в каждом стационаре службы маршрутизации, ответственной за организацию долечивания и реабилитации выписывающихся больных, а также расширения объемов и внедрение и новых видов высокотехнологичной помощи, в том числе при неотложных состояниях;
- развитие патронажно-реабилитационной медицинской помощи, включающее создание сети учреждений (отделений) восстановительного лечения (долечивания), реабилитации, медицинского ухода, в том числе за счет перепрофилизации работающих стационаров и санаторно-курортных учреждений, расширения сети дневных стационаров, создание системы целевых показателей работы учреждений патронажно-реабилитационного уровня, отражающих качество медицинской помощи (степень восстановления нарушенных функций, показатели первичной инвалидности и утяжеления инвалидности), внедрение высокотехнологичных реабилитационных технологий;
- разработку и внедрение системы управления качеством медицинской помощи на основе порядков и стандартов ее оказания, в том числе осуществление аудита медицинской помощи на основе аудита лечебного процесса в соответствии с индикаторами качества и технологических отклонений;
- унификацию оснащения медицинских организаций оборудованием в соответствии со стандартами и порядками оказания медицинской помощи;
- расширение хозяйственной самостоятельности учреждений здравоохранения, а также повышение их ответственности за экономические результаты своей деятельности в том числе с изменением организационно-правовых форм на основе единой системы критериев.
Кроме того, в период 2009-2012 года будет продолжаться реализация приоритетного национального проекта "Здоровье" в рамках следующих направлений:
- Формирование здорового образа жизни;
- Развитие первичной медико-санитарной помощи и совершенствование профилактики заболеваний;
- Повышение доступности и качества специализированной, в том числе высокотехнологичной медицинской помощи;
- Совершенствование медицинской помощи матерям и детям.
Большая часть указанных направлений (приложение 1) не предполагается к включению в территориальную программу обязательного медицинского страхования, по крайней мере на 1 этапе.
Этапы реализации:
2009 - 2010 гг.:
- создание системы оперативного учета медицинской помощи, учреждений здравоохранения и медицинских кадров;
- эффективное планирование кадровых, финансовых и иных материальных и нематериальных ресурсов, необходимых для оказания надлежащей медицинской помощи и развития системы оказания медицинской помощи;
- планирование развития сети лечебно-профилактических учреждений с их профилизацией, перераспределением кадров и лечебно-диагностических мощностей, формированием маршрутов движения больных, созданием системы поэтапной преемственной помощи;
- поэтапное совершенствование системы оказания медицинской помощи больным с сосудистыми заболеваниями: внедрение в учреждениях первичного амбулаторно-поликлинического уровня автоматизированной оценки риска сосудистых заболеваний и первичной профилактики инсульта и инфаркта миокарда; создание в первых 36 субъектах Российской Федерации межрайонных первичных сосудистых отделений, обеспечивающих экстренной специализированной медицинской помощью больных с острыми сосудистыми нарушениями, а также координирующих их деятельность региональных сосудистых центров, оказывающих круглосуточную консультативно-диагностическую (в том числе, телемедицинскую) и высокотехнологичную помощь при сосудистых заболеваниях;
- поэтапное совершенствование системы оказания помощи пострадавшим при дорожно-транспортных происшествиях на основе организации экстренной догоспитальной и госпитальной помощи в стационарах, расположенных вдоль федеральных магистралей;
- поэтапное совершенствование системы оказания медицинской помощи больным с онкологическими заболеваниями: внедрение тотального скрининга онкологических заболеваний в учреждениях первичного амбулаторно-поликлинического уровня и стационарах; переоснащение и доукомплектование кадрами региональных онкологических диспансеров в первых 22 субъектах Российской Федерации; создание первых высокотехнологичных окружных онкологических диспансеров;
- поэтапное совершенствование системы оказания помощи женщинам в период беременности и родов, а также новорожденным и детям;
- поэтапное совершенствование службы крови;
2010 - 2015 гг.:
- развитие в каждом субъекте Российской Федерации сети лечебно-профилактических учреждений для повышения эффективности и обеспечения этапности медицинской помощи - перепрофилизация части имеющихся круглосуточных стационаров и санаторно-курортных учреждений с целью расширения сети учреждений для восстановительного лечения (долечивания), реабилитации и медицинского ухода, созданием дневных стационаров;
- совершенствование первичной медико-санитарной помощи:
- развитие территориально-участкового принципа оказания амбулаторно-поликлинической помощи населению, в том числе в сельской местности и трудно доступных районах;
- доукомплектование учреждений амбулаторно-поликлинического уровня квалифицированными медицинскими кадрами (врачами и средним медицинским персоналом);
- придание приоритета профилактической работе (системы оздоровительных мероприятий, диспансеризации, скрининговых осмотров, вакцинаций, углубленных осмотров и др.) на основе спланированной тарифной политики;
- обеспечение профилактической помощью населения сельской местности и трудно доступных районов страны с помощью формирования мобильных медицинских бригад, оснащенных необходимым лабораторным и инструментальным оборудованием;
- развитие телемедицинских технологий для проведения дистанционной консультативно-диагностической деятельности;
- совершенствование службы активного патронажа, в том числе оснащение необходимым инструментарием и оборудованием;
- дооснащение учреждений, совершенствование и расширение стационар-замещающих диагностических технологий;
- внедрение амбулаторной реабилитационной службы;
- внедрение целевых показателей работы учреждений амбулаторно-поликлинического звена, отражающих долю здоровых лиц среди прикрепленного населения и процент ранних стадий заболеваний среди всех впервые выявленных;
- совершенствование тарифной политики оплаты труда, отражающей приоритет работы участкового врача - комплекс профилактических мероприятий;
- совершенствование работы скорой медицинской помощи:
- оптимизацию маршрутов доставки больных в стационар в зависимости от вида патологии, тяжести состояния больного;
- внедрение стандартов догоспитального ведения больных с разными видами патологии;
- обеспечение бригад скорой медицинской помощи мобильной связью;
- дооснащение службы скорой медицинской помощи согласно стандарту;
- доукомплектование службы скорой медицинской помощи подготовленными кадрами;
- внедрение целевых показателей работы скорой медицинской помощи (время приезда на вызов, время транспортировки в стационар, догоспитальная летальность);
- оптимизацию работы учреждений стационарного уровня:
- рациональное распределение функциональных обязанностей стационаров;
- поэтапное создание головных региональных центров, координирующих весь объем профилактических, диагностических и лечебных мероприятий по социально-значимым медицинским проблемам;
- внедрение в деятельность клинических подразделений стационаров протоколов ведения больных и стандартов медицинской помощи, регистров стационарных больных и системы управления качеством медицинской помощи;
- расширение объемов и внедрение и новых видов высокотехнологичной помощи, в том числе при неотложных состояниях;
- доукомплектование стационаров квалифицированными кадрами согласно стандартам;
- дооснащение стационаров согласно стандартам;
- обеспечение работы круглосуточной телемедицинской связи между стационарами муниципального и субъектового подчинения;
- внедрение этапности медицинской помощи и разработанных маршрутов транспортировки больных, создание в каждом стационаре службы маршрутизации, ответственной за организацию долечивания и реабилитации выписывающихся больных (направление в "стационар на дому" через связь с патронажной службой учреждения амбулаторно-поликлинического звена в соответствии с местом жительства больного, в специализированные стационары восстановительного лечения, реабилитации, медицинского ухода);
- интенсификация работы стационарной койки за счет внедрения стационар-замещающих диагностических технологий на амбулаторно-поликлиническом уровне и организации поэтапного восстановительного лечения (патронажная служба, система долечивания и реабилитации);
- совершенствование целевых показателей работы учреждений стационарного уровня, отражающих качество медицинской помощи (летальность, степень восстановления нарушенных функций);
- совершенствование тарифной политики, основанной на учете не только вида и объема оказанной медицинской помощи, но и ее качества;
- совершенствование системы поэтапного восстановительного лечения и реабилитации:
- создание сети учреждений (отделений) восстановительного лечения (долечивания), реабилитации, медицинского ухода, в том числе за счет перепрофилизации части работающих стационаров и санаторно-курортных учреждений;
- расширение сети дневных стационаров восстановительного лечения и реабилитации;
- укомплектование учреждений (отделений) восстановительного лечения (долечивания), реабилитации, медицинского ухода квалифицированными кадрами согласно стандартам;
- оснащение учреждений (отделений) восстановительного лечения (долечивания), реабилитации, медицинского ухода согласно стандартам;
- внедрение высокотехнологичных реабилитационных технологий;
- создание системы целевых показателей работы учреждений патронажно-реабилитационного уровня, отражающих качество медицинской помощи (степень восстановления нарушенных функций, показатели первичной инвалидности и утяжеления инвалидности);
- совершенствование тарифной политики, основанной на учете не только вида и объема оказанной медицинской помощи, но и ее качества;
- расширение хозяйственной самостоятельности учреждений здравоохранения, а также повышение их ответственности за экономические результаты своей деятельности, в том числе с изменением организационно-правовых форм на основе единой системы критериев;
- создание правовых и экономических условий для формирования саморегулируемой системы оказания медицинской помощи населению, обеспечивающей мотивированную эффективную работу медицинских служб каждого уровня, преемственность их действий на всех этапах лечения для достижения наилучшего результата;
- реализация "пилотного" проекта по переходу на саморегулируемую систему организации медицинской помощи в нескольких субъектах Российской Федерации;
2016 - 2020 гг. - "системообразующий" этап - при успешной реализации пилотного проекта по переходу на саморегулируемую систему организации медицинской помощи в нескольких субъектах Российской Федерации, будет осуществлено ее повсеместное внедрение с учетом региональных особенностей.
Развитие первичной медико-санитарной помощи (амбулаторно-поликлинический уровень) должно происходить в направлении приоритетного обеспечения населения прикрепленной территории (или учреждения), прежде всего, здоровых людей и лиц с хроническими заболеваниями вне обострения, профилактической помощью. Основными функциями первичного амбулаторно-поликлинического уровня должны стать:
- пропаганда здорового образа жизни и консультирование по вопросам поддержания и улучшения здоровья человека (начиная с раннего детского возраста), семьи или трудового коллектива (диетология, гигиена труда, физическая культура, психология и др.);
- диспансеризация населения с выделением групп риска по развитию социально-значимых неинфекционных заболеваний и разработка индивидуальных программ профилактики (коррекция образа жизни, превентивное лечение);
- диспансерное наблюдение (и углубленные осмотры) за лицами, относящимися к группам риска и хроническими больными;
- мониторирование здоровья беременных женщин и перинатальный скрининг;
- неонатальный скрининг; диспансеризация детей и подростков;
- профилактика инфекционных заболеваний, включая все виды вакцинации;
- лечение интеркуррентных и других нетяжелых заболеваний и функциональных отклонений (в рамках нетяжелого обострения хронического заболевания), не требующих регулярного активного патронажа.
Целевыми показателями работы амбулаторно-поликлинических учреждений будут являться доля здоровых людей всех возрастных групп из общего числа прикрепленного населения и процент ранних стадий заболеваний среди всех впервые выявленных. Акцент на профилактической работе позволит перейти от многокомпонентного тарифа оплаты труда медицинских работников (по видам услуг) к "подушевому" тарифу (по количеству прикрепленного населения).
Создание системы "внегоспитальной лечебной помощи, патронажа и реабилитации" будет происходить путем ее организационного выделения из первичной медико-санитарной и специализированной медицинской помощи. Формирование системы "внегоспитальной лечебной помощи, патронажа и реабилитации" планируется для:
Формирование системы "внегоспитальной лечебной помощи, патронажа и реабилитации" планируется для:
- обеспечения населения (впервые заболевших и лиц с обострением хронического заболевания) скорой и неотложной медицинской помощью;
- определения необходимости (или отсутствия необходимости) в госпитализации больного в стационар;
- проведения комплекса диагностических и лечебных мероприятий при патологических состояниях, не требующих непрерывного круглосуточного наблюдения:
- организации оптимальной этапности долечивания больного ("домашний стационар", отделения восстановительного лечения и реабилитации, хоспис) и осуществления активного или пассивного патронажа.
Будет осуществляться специально созданной "парагоспитальной" службой, состоящей из:
- подразделения экстренной помощи и маршрутизации больных, базирующегося при многопрофильных стационарах, прежде всего, муниципального подчинения, и включающего:
- бригады скорой медицинской помощи;
- отделение экстренной диагностической и лечебной помощи при неотложных состояниях (может создаваться на базе приемных отделений стационаров);
- службу маршрутизации больных (может создаваться на базе приемных отделений стационаров);
- участковых патронажных подразделений, созданных из патронажных служб первичного амбулаторно-поликлинического звена, укомплектованных мобильными патронажными бригадами, оснащенными мобильным диагностическим оборудованием (переносные экспресс-лаборатории, портативные электрокардиографы, ультразвуковые сканнеры), перевязочным и др. материалом;
- подразделений восстановительного лечения (долечивания), реабилитации, медицинского ухода, включающего:
- учреждения для долечивания, включая дневные стационары;
- реабилитационные учреждения;
- хосписы.
Включение в технологическую цепочку оказания медицинской помощи "парагоспитальных" подразделений приведет к более прогрессивным конкурентным отношениям между всеми уровнями единой системы: выявлению фактов неадекватного обследования и малоэффективного лечения больных "парагоспитальной" сложности врачами первичного (амбулаторно-поликлинического) уровня, а также непрофильной госпитализации и необоснованной задержки больных на дорогостоящей стационарной койке.
Целесообразно поддержание активной самостоятельной функциональной роли "парагоспитальной" службы при одновременном сохранении тесных связей как со стационаром, так и с учреждениями амбулаторно-поликлинического уровня, что позволит обеспечивать преемственность в ведении больных, а также совместно рационально использовать кадровый и диагностический потенциал.
Целевым показателем эффективности работы учреждений системы "внегоспитальной лечебной помощи, патронажа и реабилитации" является количество больных, восстановивших полную или частичную функциональную независимость и трудоспособность, среди всех пролеченных.
Дальнейшее развитие стационарной медицинской помощи должно происходить в направлении оказания эффективной помощи больным, нуждающимся в контроле и коррекции жизненно-важных функций, проведения диагностических и лечебных мероприятий, требующих круглосуточного наблюдения за больными.
Экстренное поступление больных в стационар целесообразно организовать через "парагоспитальную" службу (скорая или неотложная медицинская помощь, отделение диагностической и лечебной помощи при неотложных состояниях); плановую госпитализацию - по направлению врача амбулаторно-поликлинического учреждения. Выписка больного из стационара должна производиться через специализированный отдел маршрутизации "парагоспитальной" службы, обеспечивающий организацию поэтапного восстановительного лечения и реабилитации, преемственность в ведении больного на всех этапах, передачу информации о больном и медико-социальных рекомендаций в участковое патронажное подразделение по месту жительства больного.
Целевыми показателями эффективности стационарной помощи являются показатели госпитальной летальности и количество больных, восстановивших полную или частичную функциональную независимость и трудоспособность, среди всех пролеченных.
Внедрение саморегулируемой системы оказания медицинской помощи населению обеспечит реализацию поэтапного технологического принципа функционального распределения диагностических, профилактических, лечебных и реабилитационных мероприятий в логичной и рациональной последовательности, что повысит медицинскую и экономическую эффективность всей системы.
4.2.4 Обеспечение населения лекарственными средствами в амбулаторных условиях
Одним из существенных направлений повышения доступности медицинской помощи является возможность удовлетворить потребности всех пациентов (включая социально незащищенных) в качественных лекарственных средствах в соответствии с терапевтическими показаниями. Доступность лекарственных средств определяется наличием лекарственных средств на фармацевтическом рынке и экономической доступностью лекарственных средств, то есть ценовым регулированием и компенсацией затрат населения на лекарственные средства через систему обязательного медицинского страхования.
Недостаточный уровень обеспечения качественной медицинской помощью и лекарственными средствами на фоне неконтролируемого отпуска рецептурных препаратов и низкой культуры потребления лекарственных средств населением страны интенсифицируют так называемое самолечение граждан, приводящее к увеличению длительности временной нетрудоспособности, снижению производительности труда, а также сокращению продолжительности жизни населения.
Преодоление указанных тенденций возможно посредством внедрения программы всеобщего обязательного лекарственного страхования, направленной на оптимальное соотношение эффективности и стоимости лечения при рациональном расходовании ресурсов.
Внедрение лекарственного страхования целесообразно на этапе лечения в амбулаторно-поликлинических учреждениях для всех граждан, за исключением пациентов, нуждающихся в дорогостоящей лекарственной терапии.
Лекарственное страхование преимущественно ориентировано на сохранение здоровья населения, не утратившего частично или полностью трудовую функцию, и преследует цель повышения доступности, качества и эффективности медицинской помощи.
Основными принципами программы лекарственного страхования, реализуемого через систему обязательного медицинского страхования (ОМС), являются:
- всеобщность - программа охватывает всех граждан Российской Федерации, застрахованных в системе ОМС;
- обязательность - участие в программе носит обязательный характер, граждане Российской Федерации не вправе отказаться от участия в ней;
- целевая ориентация на сохранение здоровья трудового потенциала населения Российской Федерации: центральным элементом программы является обеспечение условий повышения качества медицинской помощи, оказываемой застрахованным по ОМС гражданам, не утратившим трудовую функцию, за счет повышения доступности современной высокоэффективной лекарственной терапии;
- инкорпорирование программы лекарственного страхования в систему обязательного медицинского страхования как одного из разделов государственного медицинского страхования и неотъемлемой части программы государственных гарантий;
- принцип солидарного участия, основанный на софинансировании гражданами стоимости фактически отпущенных им лекарственных средств;
- принцип отделения социальной составляющей, предполагающий обеспечение равных условий доступа к лекарственной помощи, оказываемой в рамках программы, вне зависимости от социального статуса застрахованного гражданина.
Лекарственное обеспечение граждан Российской Федерации в амбулаторных условиях должно стать одной из государственных гарантий бесплатной медицинской помощи, определяемой стандартами оказания медицинской помощи и разработанным на их основе перечнем лекарственных средств, доступных застрахованным гражданам в рамках программы лекарственного страхования.
Внедрение механизмов вневедомственного и внутриведомственного контроля качества лекарственной помощи гражданам направлено на стимулирование эффективности использования ресурсов и развитие рынка страховых услуг для лекарственного обеспечения всех слоев населения Российской Федерации, повышение ответственности и прозрачности расходования денежных средств. При этом процедуры государственных закупок лекарственных средств предлагается заменить возмещением стоимости лекарственных средств, отпущенных гражданам в аптечных учреждениях по назначению врача.
Необходимо расширение ответственности за необоснованное назначение лекарственных средств за счет введения принципа солидарной ответственности врача и соответствующего лечебно-профилактического учреждения.
Для реализации программы лекарственного страхования должны привлекаться медицинские страховые организации с возложением на них соответствующих функций по управлению финансовыми обязательствами, контролю и экспертизе качества оказания медицинской помощи в амбулаторно-поликлинических условиях, формированию информационных потоков и отчетности.
Участие лиц, относимых к категории "федеральных льготников", будет осуществляться в программе лекарственного страхования на общих основаниях. Вместе с тем, успешное внедрение программы лекарственного страхования должно сочетаться с сохранением необходимых социальных гарантий льготным категориям граждан.
Основные модели лекарственного страхования и этапы перехода на лекарственное обеспечение в амбулаторных условиях в рамках обязательного медицинского страхования будут отражены в разрабатываемой в настоящее время Концепции государственного лекарственного обеспечения.
4.2.5 Осуществление единой кадровой политики
Современная ситуация в здравоохранении предполагает проведение глубоких преобразований в области управления кадровым потенциалом отрасли.
Целью кадровой политики является подготовка и переподготовка специалистов, обладающих современными знаниями и способных обеспечить экономическую и клиническую эффективность применяемых высоких медицинских технологий и новых методов профилактики, диагностики и лечения, достижение оптимального соотношения численности врачей и среднего медицинского персонала, а также устранение диспропорций в кадровом обеспечении всех уровней системы здравоохранения.
Организация кадровой политики должна быть согласована с образовательной политикой в системе непрерывного профессионального образования, а также направлена на стимулирование мотивации медицинских работников к повышению профессиональной квалификации.
Основными критериями эффективности кадровой политики, медицинского образования и системы стимулирования медицинских кадров являются качество оказываемой медицинской помощи и удовлетворенность пациента.
Перспективное кадровое планирование возможно лишь при условии наличия достоверной информации о количестве медицинских работников (врачей разного профиля и среднего медицинского персонала) в каждом субъекте Российской Федерации.
Еще одним направлением развития системы оказания медицинской помощи населению и залогом повышения ее эффективности является создание условий для мотивированного труда медицинского персонала. Механизмом регулирования должно стать создание системы профессионального самоуправления и корпоративной ответственности в коллективе каждого лечебно-профилактического учреждения.
Внедрение врачебного самоуправления позволит "изнутри" регулировать медицинскую деятельность каждого врача и каждого медицинского коллектива, гибко используя экономические и морально-нравственные рычаги. Важными компонентами развития системы врачебного самоуправления являются:
- формирование системы корпоративной ответственности за качество оказываемой медицинской помощи;
- рейтинговая оценка результатов работы каждого члена медицинского коллектива в зависимости от эффективности и результативности его работы;
- корпоративное распределение финансовых средств за оказанные медицинские услуги (переход на новые формы оплаты труда).
- формирование системы персональных допусков к видам медицинской деятельности в зависимости от уровня их сложности;
- повышение мотивации медицинских работников к непрерывному профессиональному образованию и приобретению допусков к новым видам медицинской деятельности в рамках основной специальности или смежных областей медицины.
Для определения персонального вклада каждого медицинского работника в результат работы медицинского учреждения необходимо обновление классификации всех видов медицинской помощи ранжированной по медицинским специальностям, уровню сложности и технологичности, требуемой квалификации медицинского работника.
Внедрение принципов врачебного самоуправления и корпоративной ответственности позволит эффективно использовать материальное и моральное стимулирование в повышении мотивации каждого члена медицинской коллектива к непрерывному профессиональному совершенствованию, что приведет к значительному повышению качества как его персональной работы, так и всего лечебно-профилактического учреждения.
В рамках реализации кадровой политики предлагается осуществить следующие мероприятия:
- Кадровое обеспечение системы здравоохранения:
- приведение численности и структуры медицинских кадров в соответствие с объемами деятельности персонала и перспективными задачами. Устранение дублирования функций, перераспределение функций между различными профессиональными группами (врачи и сестринский персонал, медицинские сестры и младшие медицинские сестры);
- повышение профессионального уровня работников здравоохранения на основе дальнейшего развития системы непрерывного образования медицинских и фармацевтических работников;
- совершенствование условий труда и его оплаты. Приведение системы оплаты труда в соответствие со сложностью, количеством и качеством оказания медицинской помощи. Модернизация рабочих мест, повышение технической оснащенности труда медицинских работников;
- совершенствование нормативной правовой базы, определяющей профессиональную деятельность медицинского и фармацевтического персонала;
- разработка комплекса мероприятий, направленных на повышение статуса врача и среднего медицинского персонала, на осознание медицинским работником потенциала профессии и ее перспектив, значимости для общества;
- подготовка специалистов в сфере управления здравоохранением.
- Повышение качества подготовки медицинских и фармацевтических кадров:
- разработка комплекса мероприятий для подготовки специалистов с высшим и средним медицинским и фармацевтическим образованием согласно государственным приоритетам;
- совершенствование целевой формы подготовки кадров, предусматривающей заключение трехстороннего договора между обучающимся, образовательным учреждением и администрацией субъекта Российской Федерации с предоставлением студентам и молодым специалистам определенных социальных гарантий;
- создание учебно-научно-клинических комплексов, объединяющих образовательные учреждения (медицинский вуз, училище), профильные научно-исследовательские институты и клинические базы;
- оптимизация правовых и экономических взаимоотношений между медицинскими образовательными учреждениями и лечебно-профилактическими учреждениями в рамках создания единой клинической базы;
- развитие информатизации обучения в медицинских и фармацевтических образовательных учреждениях: формирование электронных библиотек и справочно-информационных баз данных, внедрение информационных технологий и систем менеджмента качества в образовательный процесс;
- совершенствование системы непрерывного медицинского образования:
- пересмотр образовательных стандартов высшего профессионального образования (5-6 лет обучения с выдачей диплома и предоставлением права профессиональной деятельности по специальностям общего профиля);
- ранжирование длительности ординатуры (1-2 года - для врачей терапевтических специальностей, 3-5 лет - для врачей хирургических специальностей) в учреждениях, имеющих лицензию на право ведения образовательной деятельности, с выдачей документа государственного образца и предоставлением права профессиональной деятельности по одной из специальностей);
- формирование и внедрение системы персональных допусков к отдельным видам медицинской деятельности;
- развитие государственных программ международного обмена в рамках профессионального совершенствования медицинских работников; государственная поддержка перекрестных стажировок студентов и специалистов в ведущих клиниках мира и иностранных учащихся - в ведущих клиниках Российской Федерации;
- совершенствование подготовки управленческих кадров в здравоохранении и специалистов кадровых служб медицинских организаций, основанных на современных принципах управления качеством и стандартизации, многопрофильных профессиональных знаниях (юридических, экономических, психологических, социологических и др.) и навыках управления кадрами;
- разработка системы страхования ответственности медицинских работников на случай ошибки и при наличии степени риска медицинского вмешательства, а также личного страхования в случае, когда исполнение служебных обязанностей сопряжено с угрозой для жизни и здоровья;
- разработка единых критериев формирования профессионального сообщества по медицинским специальностям (группам специальностей), развитие механизмов их участия в разработке стандартов оказания медицинской помощи, клинических протоколов, в лицензировании медицинской деятельности и сертификации специалистов;
- совершенствование работы аппарата главных внештатных специалистов с участием специалистов субъектов Российской Федерации, руководителей профильных научных организаций, ведущих ученых, представителей профессиональных обществ и ассоциаций и др.;
- повышение роли научных, экспертных и консультативных органов; развитие медицинских профессиональных обществ и ассоциаций.
Реализация указанных направлений потребует увеличения финансового обеспечения, в первую очередь за счет средств федерального бюджета, с 20,5 млрд. рублей в 2010 году до 63,2 млрд. рублей в 2020 году. Увеличение расходов вызвано в том числе необходимостью внедрения в образовательный процесс передовых достижений медицинской науки.
Этапы реализации:
2009 - 2010 гг.:
- разработка и внедрение единого регистра медицинских работников;
- формирование кадрового профиля здравоохранения субъектов Российской Федерации;
- разработка стандартов подготовки организаторов здравоохранения различного уровня, разработка и реализация образовательных программ для работы в новых условиях;
- разработка нового поколения федеральных государственных образовательных стандартов высшего и среднего профессионального образования и федеральных государственных требований к последипломному медицинскому образованию;
- пересмотр содержания и сроков программ профессиональной переподготовки с учетом имеющегося послевузовского и дополнительного профессионального образования;
- подготовка методологической базы непрерывного медицинского образования и запуск "пилотных" проектов;
- разработка требований и процедур допуска к осуществлению медицинской деятельности, в том числе по конкретным лечебным и диагностическим манипуляциям, методам профилактики, диагностики и лечения в рамках конкретной специальности, порядка, процедур и сроков сертификации медицинских и фармацевтических специалистов;
- разработка механизма допуска выпускников медицинских и фармацевтических образовательных учреждений к самостоятельной профессиональной деятельности, включающего перечень практических навыков и умений по каждой специальности по диплому и его соответствие должностям в учреждениях здравоохранения - врач-терапевт, врач-хирург, врач-акушер-гинеколог, медицинская сестра, фельдшер и др.;
- оптимизация управления кадровой политикой через деятельность аппарата главных внештатных специалистов; научных, экспертных и консультативных органов; медицинских профессиональных обществ и ассоциаций;
- разработка нормативно-правовых документов по формированию и развитию профессиональных сообществ, повышению их роли в образовательной и инновационной деятельности.
2010 - 2015 гг.:
- подготовка медицинских специалистов, соответствующих новым требованиям к профессиональной медицинской деятельности; достижение соотношения врачей и среднего медицинского персонала 1 к (3-5);
- внедрение новых федеральных государственных образовательных стандартов высшего и среднего профессионального образования по специальностям группы "Здравоохранение" и федеральных государственных требований к последипломному медицинскому образованию (в т.ч. интернатура, ординатура и др.);
- разработка и внедрение реестра образовательных медицинских учреждений, осуществляющих послевузовское и дополнительное профессиональное образование, включающего перечень медицинских специальностей и персональных допусков к видам медицинской деятельности;
- апробация системы допуска к осуществлению медицинской деятельности;
- оптимизация системы непрерывного медицинского образования;
- формирование системы профессионального роста;
- разработка и введение в действие механизмов реализации прав работников системы здравоохранения на страхование в случаях, когда исполнение обязанностей связано с угрозой их жизни и здоровью;
- создание системы страхования профессиональной ответственности на случай ошибки и при наличии риска в связи с медицинским вмешательством;
- создание условий для развития профильных секций аппарата главных внештатных специалистов, научных, экспертных и консультативных органов, профессиональных обществ и ассоциаций, повышения их роли и ответственности за состояние и развитие системы здравоохранения.
2016 - 2020 гг.:
- поэтапный переход на оптимальную систему расстановки медицинских кадров; достижение соотношения численности врачей и среднего медицинского персонала 1 к (7-8) для патронажной службы Российской Федерации;
- мониторинг состояния кадрового обеспечения здравоохранения и миграции кадров, оптимизация кадровой политики в соответствии с потребностями системы здравоохранения;
- формирование профессионального самоуправления в решении вопросов кадровой и инновационной политики, разработке единых стандартов оказания медицинской помощи и оценке ее качества.
4.2.6 Инновационное развитие здравоохранения
Совершенствование медицинской помощи населению возможно лишь при условии инновационного развития здравоохранения на основе достижений фундаментальной науки, создания и внедрения новых эффективных лечебно-диагностических технологий и лекарственных средств в медицинскую практику. Непрерывный поступательный процесс обновления медицинских технологий и лечебных субстанций, обеспечивающий повышение эффективности лечения и профилактики, требует формирования и адекватного финансового обеспечения целевых научных программ по приоритетным направлениям развития медицины и здравоохранения.
Инновационная модель развития здравоохранения предусматривает тесное взаимодействие системы здравоохранения и медицинской науки, планирование научных медицинских исследований в зависимости от потребностей здравоохранения, активное внедрение научных результатов в медицинскую практику, а также целенаправленную подготовку специалистов, способных обеспечить внедрение научных достижений.
Для обеспечения перехода здравоохранения на инновационный путь развития необходимо повысить уровень оснащения учреждений здравоохранения медицинским оборудованием, уровень подготовки и повышения квалификации медицинских кадров; создать условия для эффективного внедрения в медицинскую практику результатов научно-технической деятельности; обеспечить переход практического здравоохранения на стандарты оказания медицинской помощи населению, на новые формы организации и финансирования деятельности медицинских организаций.
Для этого необходимы, с одной стороны, концентрация финансовых средств и кадровых ресурсов медицинской науки на решении приоритетных задач отечественного здравоохранения, с другой - модернизация и переоборудование учреждений здравоохранения и подготовка квалифицированных специалистов. Таким образом, будут созданы условия для внедрения в практику новых форм организации медицинской помощи населению, для перехода всех уровней системы здравоохранения к стандартизации медицинской помощи, а также создания конкурентного рынка медицинских услуг на основе внедрения в практику здравоохранения конкурентоспособных результатов медицинских научных исследований.
Развитие медицинской науки как основы обеспечения улучшения здоровья населения и демографических показателей является национальной стратегической целью.
Модернизация отечественного здравоохранения, направленная на повышение эффективности деятельности первичного звена, эффективное использование коечного фонда, внедрение ресурсосберегающих технологий и развитие новых организационно-правовых форм медицинских организаций, требуют разработки научно-обоснованных подходов к формированию стандартов ведения больных по различным видам медицинской помощи на всех уровнях ее оказания.
Постановка "на поток" высокотехнологичных медицинских услуг, создание новых медицинских центров, которые позволят сократить сроки ожидания и обеспечат доступность высокотехнологичных видов медицинской помощи пациентам независимо от их места жительства, требуют научного обоснования подходов к формированию клинических протоколов ведения больных по высокотехнологичным видам медицинской помощи.
Формирование государственного задания медицинской науке на разработку стандартов и порядков оказания медицинской помощи населению, новых форм и механизмов деятельности системы здравоохранения и медико-социальной реабилитации, новых методов диагностики, современных технологий лечения и реабилитации больных, профилактики социально обусловленных и инфекционных заболеваний, новых лекарственных средств и медицинских изделий, активизация работы по формированию здорового образа жизни населения, а также формирование целевых межведомственных научно-исследовательских программ, направленных на создание "прорывных" медицинских технологий, - основные задачи на ближайшие годы.
Для перехода на инновационный путь развития здравоохранения необходимо осуществление следующих мероприятий:
- создание условий для развития фундаментальных и прикладных биомедицинских научных исследований;
- концентрация финансовых средств и кадровых ресурсов на приоритетных и инновационных направлениях развития медицинской науки;
- формирование государственного задания на разработку стандартов оказания медицинской помощи и клинических протоколов;
- формирование государственного задания на разработку новых медицинских технологий профилактики, диагностики, лечения заболеваний и реабилитации больных, обоснование объемов их реализации, алгоритмов внедрения и контроля за применением;
- разработка научных программ фундаментальных исследований, направленных на расширение и углубление новых знаний о природе и человеке, этиологии, пато- и морфогенезе основных наиболее распространенных заболеваний человека, выполняемых на основе межведомственного взаимодействия научных коллективов;
- укрепление отраслевого научного потенциала.
- развитие системы планирования и прогнозирования биомедицинских научных исследований:
- планирование научных исследований в соответствии с перечнем приоритетных направлений, характеризующихся научной новизной, высокой практической значимостью и конкурентоспособностью, и критических технологий, которые могут стать для российского здравоохранения и медицинской науки "прорывными" и нуждаются в рисковом финансировании;
- создание системы внедрения результатов научно-технической деятельности в практику здравоохранения с использованием различным форм государственно-частного партнерства, поддержка малого и среднего бизнеса в медицинской науке.
Создание условий для развития инновационной деятельности:
- создание на базе достижений фармацевтики, биотехнологии и нанотехнологий принципиально новых эффективных методов профилактики, диагностики и лечения, лекарственных средств, диагностических препаратов и медицинских изделий нового поколения, средств генной терапии и адресных транспортных систем лекарственных препаратов;
- формирование инновационной инфраструктуры медицинской науки, развитие коммерциализации результатов научно-технической деятельности;
- формирование рынка научных медицинских услуг на основе конкуренции научных организаций всех форм собственности.
Инновационное развитие потребует привлечения значительного количества бюджетных средств, вместе с тем, внедрение результатов научных исследований в практическое здравоохранение даст сильный импульс для повышения качества медицинской помощи. Для его обеспечения необходимо выделение средств федерального бюджета в 2010 году в сумме 12,4 млрд. рублей с увеличением к 2020 году до 355,5 млрд. рублей.
Этапы реализации:
2009 - 2010 гг.:
- определение приоритетных направлений НИОКР;
- разработка целевых научных программ, направленных на достижение конкретных результатов (формирование государственного задания профильным научным организациям);
- отработка механизма мониторинга научных исследований и анализа инновационного развития;
- разработка системы стимулирования, поддержки развития и внедрения инноваций в здравоохранение.
2011 - 2015 гг.:
- разработка межведомственных целевых научных программ, планирование, контроль и анализ выполнения которых будет осуществляться совместно с Министерством образования и науки, а реализация - совместно с Министерством промышленности и торговли;
- реализация целевых научных программ профильными научными организациями (выполнение государственного задания);
- разработка и формирование общероссийского плана внедрения результатов научной деятельности в медицинскую практику;
- анализ и контроль выполнения целевых и межведомственных научных программ.
2016 - 2020 гг.:
- корректировка приоритетных направлений НИОКР в зависимости от полученных результатов и потребностей здравоохранения;
- формирование государственного задания медицинской науке на последующие годы;
- дальнейшая разработка и реализация межведомственных программ.
4.2.7 Финансовое обеспечение оказания гражданам бесплатной медицинской помощи
Оказание гражданам Российской Федерации бесплатной медицинской помощи осуществляется за счет:
1. федерального бюджета;
2. бюджетов субъектов Российской Федерации и муниципальных образований;
3. бюджетов Федерального фонда обязательного медицинского страхования и территориальных фондов обязательного медицинского страхования.
В приложении 2 приведены расходы бюджетной системы на здравоохранение в период 2010-2020 год.
Законом о государственных гарантиях предусматривается разграничение расходных обязательств между бюджетами бюджетной системы, в том числе бюджетами фондов обязательного медицинского страхования.
За счет средств ОМС в рамках Программы государственных гарантий гражданам Российской Федерации будет предоставляться бесплатно первичная медико-санитарная и специализированная медицинская помощь. Кроме того, в финансовое обеспечение за счет средств ОМС поэтапно будут включены:
- скорая медицинская помощь, за исключением санитарной авиации;
- высокотехнологичная специализированная медицинская помощь;
- лекарственное обеспечение граждан в амбулаторных условиях;
- бюджетные инвестиции.
Скорая медицинская помощь, за исключением санитарной авиации, будет поэтапно включена в систему ОМС при обязательном соблюдении условия - оказания и оплаты ее вне зависимости от наличия у пациента полиса ОМС и его места проживания.
Необходимо учитывать, что учреждения и подразделения скорой медицинской помощи работают в "режиме ожидания", поэтому должны быть предусмотрены способы оплаты данного вида медицинской помощи с учетом этой специфики.
Включение инвестиций в тариф ОМС может быть осуществлено после проведения полной инвентаризации и паспортизации действующей сети учреждений здравоохранения, установления необходимого объема ресурсов на основе стандартизации.
За счет ассигнований из федерального бюджета оказывается:
- специализированная медицинская помощь, оказываемая в федеральных медицинских учреждениях, перечень которых утверждается Правительством Российской Федерации;
- первичная медико-санитарная и скорая медицинская помощь работников организаций, включенных в перечень организаций отдельных отраслей промышленности с особо опасными условиями труда;
- первичная медико-санитарная и скорая медицинская помощь населению закрытых административно-территориальных образований, наукоградов Российской Федерации, территорий с опасными для здоровья человека физическими, химическими и биологическими факторами;
- специальные программы, направленные на развитие отдельных направлений медицинской помощи.
За счет ассигнований из бюджетов субъектов Российской Федерации оказывается:
- специализированная (санитарно-авиационная) скорая медицинская помощь;
- специализированная медицинская помощь, оказываемая в кожно-венерологических, противотуберкулезных, наркологических диспансерах и других специализированных медицинских учреждениях при заболеваниях, передаваемых половым путем, туберкулезе, ВИЧ-инфекции и синдроме приобретенного иммунодефицита, психических расстройствах и расстройствах поведения, наркологических заболеваниях;
- специальные программы, направленные на развитие отдельных направлений медицинской помощи, в субъекте.
За счет ассигнований из местных бюджетов оказывается:
- первичная медико-санитарная помощь, включая неотложную медицинскую помощь, оказываемая гражданам при заболеваниях, передаваемых половым путем, туберкулезе, психических расстройствах, расстройствах поведения и наркологических заболеваниях.
За счет ассигнований из соответствующих бюджетов в установленном порядке обеспечивается оказание медицинской помощи и предоставление медицинских и иных услуг в лепрозориях, центрах по профилактике и борьбе с синдромом приобретенного иммунодефицита и инфекционными заболеваниями, центрах медицинской профилактики, врачебно-физкультурных диспансерах, центрах профессиональной патологии, санаториях (включая детские и санатории для детей с родителями), бюро судебно-медицинской экспертизы, патолого-анатомических бюро, медицинских информационно-аналитических центрах, бюро медицинской статистики, станциях переливания крови, центрах крови, центрах планирования семьи и репродукции, центрах охраны репродуктивного здоровья подростков, домах ребенка (включая специализированные), хосписах, домах (больницах) сестринского ухода, молочных кухнях и прочих медицинских учреждениях, входящих в номенклатуру учреждений здравоохранения, утверждаемую Министерством здравоохранения и социального развития Российской Федерации, и не участвующих в реализации территориальной программы ОМС.
Основными источниками доходов системы ОМС будут являться:
- страховые взносы работодателей на обязательное медицинское страхование работающего населения;
- страховые взносы субъектов Российской Федерации на обязательное медицинское страхование неработающего населения;
- межбюджетные трансферты на выравнивание финансовых условий реализации территориальных программ обязательного медицинского страхования.
Страховые взносы работодателей будут установлены в размере 5,1% от фонда оплаты труда, при этом будет установлено предельное значение годового фонда оплаты труда, сверх которого уплата страховых взносов производиться не будет. Указанное предельное значение в 2010 году составит 415 000 рублей, и оно будет подлежать ежегодному увеличению в соответствии с прогнозируемым темпом роста заработной платы.
Страховые взносы работодателей будут распределяться в пропорции: 4% - в бюджеты территориальных фондов ОМС и 1,1% - в бюджет Федерального фонда ОМС.
Субъекты Российской Федерации будут уплачивать взносы на обязательное медицинское страхование неработающего населения в зависимости от платежей работодателей на работающее население с учетом коэффициентов удорожания/удешевления медицинской помощи в зависимости от половозрастной структуры неработающего населения на территории конкретного субъекта Российской Федерации.
При этом порядок расчета взносов на обязательное медицинское страхование неработающего населения будет определен федеральным законом и являться единым для всех субъектов Российской Федерации.
Субъекты Российской Федерации будут уплачивать взносы на обязательное медицинское страхование неработающего населения в зависимости от платежей работодателей на работающее население с учетом коэффициентов удорожания/удешевления медицинской помощи в зависимости от половозрастной структуры неработающего населения на территории конкретного субъекта Российской Федерации.
В 2010 году доходы территориальных фондов обязательного медицинского страхования от страховых взносов работодателей составят 495 млрд. рублей. Платежи субъектов Российской Федерации на обязательное медицинское страхование неработающего населения при применении указанного способа расчета в 2010 году должны будут составить 715 млрд. рублей.
Повышение размера страховых взносов на обязательное медицинское страхование как работающего, так и неработающего населения будет сопровождаться переходом на преимущественно одноканальное финансирование медицинской помощи через систему ОМС.
Тарифы на медицинскую помощь, оказываемую в рамках системы ОМС, должны включать все статьи затрат, связанных с обеспечением деятельности соответствующих учреждений.
С учетом увеличения размера страховых взносов, минимальный подушевой норматив финансового обеспечения программы государственных гарантий может быть обеспечен в объеме около 9 400 рублей на человека в год в 2010 году, и 30 400 рублей в 2020 году (в ценах соответствующих лет).
Указанное увеличение позволит:
- повысить средний уровень заработной платы медицинского персонала не менее чем до среднего уровня заработной платы по Российской Федерации;
- увеличить расходы на медикаменты и перевязочные средства в круглосуточных стационарах в 2-10 раз, в зависимости от заболевания;
- увеличить расходы на медикаменты и перевязочные средства более чем в 10 раз при оказании скорой медицинской помощи;
- увеличить расходы на питание больных в круглосуточных стационарах более чем в 2 раза;
- увеличить траты на расходные материалы при оказании медицинской помощи в 3-5 раз.
Внедрение принципа одноканального финансирования медицинской помощи через систему ОМС, а также конкретизация государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи должны сопровождаться созданием системы выравнивания финансовых условий реализации территориальных программ государственных гарантий в субъектах Российской Федерации в части базовых программ ОМС.
Основой для выравнивания условий базовых программ ОМС должен выступать минимальный подушевой норматив ПГГ, установленный Правительством Российской Федерации. При этом для определения объема средств, необходимых для конкретного субъекта Российской Федерации, расходы на базовую программу ОМС, рассчитанные, на основе численности населения и минимального подушевого норматива ПГГ, должны сопоставляться с доходами системы ОМС в части страхового взноса работодателей на обязательное медицинское страхование работников и страхового взноса субъекта Российской Федерации на обязательное медицинское страхование неработающих граждан. Дефицит базовой программы ОМС должен рассчитываться исходя из указанных показателей.
Источниками финансового обеспечения выравнивания условий базовой программы ОМС являются трансферты из федерального бюджета и бюджета Федерального фонда ОМС в части страхового взноса работодателей на обязательное медицинское страхование работающих граждан в размере 1,1% от фонда оплаты труда.
Переход от системы дотаций на покрытие дефицита к выравниванию финансовых условий реализаци территориальных программ обязательного медицинского страхования позволит резко сократить дифференциацию подушевых расходов до 20-30% от минимального подушевого норматива.
Конкретизация государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи потребует внедрения системы финансирования учреждений здравоохранения в зависимости от целевых показателей.
Учреждения здравоохранения, работающие в рамках системы ОМС, будут получать средства на финансовое обеспечение своей деятельности на основании утвержденных субъектом Российской Федерации тарифов.
Учреждения здравоохранения, работающие вне рамок системы ОМС, будут осуществлять свою деятельность на основании государственных (муниципальных) заданий.
В структуру тарифа на медицинскую помощь за счет ОМС, а также в нормативную стоимость единицы государственного задания включаются все затраты лечебного учреждения.
Тарифы на медицинскую помощь за счет ОМС устанавливаются субъектами Российской Федерации на основании принятых ими медико-экономических стандартов.
По заболеваниям, не охваченным стандартами медицинской помощи, устанавливаются перечни диагностически связанных групп, которые содержат минимальные обобщенные тарифы, по которым оплачивается лечение заболеваний, входящих в конкретную группу.
Переход на единые тарифы целесообразно осуществлять в рамках перехода от расчета на основе фактических затрат к нормативному ценообразованию. Необходимо провести работу по обоснованию затрат однотипных учреждений - на основе стандартов медицинской помощи и анализа по статьям затрат.
Оплата первичной медико-санитарной помощи должна проводиться на основании дифференцированных тарифов за посещение (в целях профилактики, лечения, активного или пассивного патронажа), с последующим переходом на подушевые нормативы на прикрепленное население. Тарифы на посещение устанавливаются таким образом, чтобы на первом этапе стимулировать повышение профилактической направленности первичной медико-санитарной помощи.
После перехода на подушевые нормативы, его значения должны отражать половозрастную структуру обслуживаемого населения и другие факторы, влияющие на потребность в первичной медицинской помощи. Этот метод является приоритетным для осуществления координирующей функции первичного звена, стимулирует повышение его ответственности за состояние здоровья обслуживаемого населения, обеспечивает комплексность лечебно-профилактической работы.
Оплата стационарной помощи производится в соответствии с едиными тарифами по конкретному заболеванию или диагностически связанной группе заболеваний.
Подразделения экстренной помощи и маршрутизации больных оплачиваются за каждый вызов (в части скорой медицинской помощи) и за каждого больного (в части служб маршрутизации и экстренного лечения и диагностики) по дифференцированным тарифам, в зависимости от сложности случая и в соответствии со стандартами медицинской помощи.
Патронажно-реабилитационные службы оплачиваются либо в составе тарифа на амбулаторно-поликлиническую помощь в случае "домашнего стационара", либо по стоимости койко-дней, рассчитанных в соответствии со стандартами медицинской помощи.
Для государственных (муниципальных) учреждений здравоохранения, у которых поступления по тарифам ОМС не покрывают затраты на их содержание (например, сельские учреждения), должен быть предусмотрен механизм адресного частичного субсидирования расходов на оплату труда, коммунальных услуг и текущего ремонта.
В целях обеспечения качества оказываемой помощи должны быть установлены критерии эффективности деятельности каждого лечебно-профилактического подразделения, основанные на профильных стандартах медицинской помощи, оказывающие влияние на размер оплаты труда медицинских работников.
Система обязательного медицинского страхования будет включать в себя Федеральный фонд ОМС и территориальные фонды ОМС. Федеральный фонд ОМС при этом будет выступать в качестве основного органа, аккумулирующего средства для выравнивания программ государственных гарантий в субъектах РФ. Территориальный фонд ОМС будет осуществлять реализацию базовой программы обязательного медицинского страхования.
При введении одноканальной модели финансирования программы ОМС, покупателями медицинских услуг являются страховые медицинские организации, с которыми территориальные фонды ОМС заключают договоры. При этом страховые медицинские организации заключают договоры на покупку медицинских услуг с медицинскими организациями различной организационно-правовой формы и формы собственности.
Необходимо обеспечить установление единых требований к квалификационным характеристикам страховщиков, а также создание механизмов контроля за выполнением указанных требований.
Необходимо предусмотреть расширение требований государства к страховым медицинским организациям, в частности:
- обязательное информирование застрахованных об условиях и порядке предоставления им медицинской помощи, подачи жалоб и обращений с жалобами в другие организации;
- обеспечение защиты прав застрахованных граждан;
- обеспечение соответствия планируемых объемов медицинской помощи установленным показателям Программы государственных гарантий и заданиям медицинским организациям;
- требования к уровню развития информационных систем, персонифицированного учета объемов помощи, оказываемых застрахованным;
- "прозрачность" (публикация) отчетов, предоставление информации о результатах своей деятельности.
Помимо государственного контроля, в качестве средства обеспечения эффективной деятельности целесообразно использовать механизм экономического стимулирования страховщиков по ряду показателей, отражающих эффективность использования ресурсов в системе оказания медицинской помощи (например, объемов профилактических мероприятий, числа вызовов скорой помощи, средней длительности лечения в стационарах, числа повторных госпитализаций и т.д.). Такое стимулирование должно осуществляться территориальным фондом ОМС.
В договорах территориального фонда ОМС со страховыми компаниями должны быть предусмотрены следующие функции:
- организация медицинской помощи застрахованным, например, помощь больному в переводе в другое учреждение в случае выявленной необходимости (в том числе, перевод на более высокий уровень оказания услуг);
- участие в разработке заказов-заданий ЛПУ с включением согласований в договоры на предоставление медицинской помощи в системе ОМС (в виде согласованных объемов помощи и условий оплаты при отклонениях);
- управление объемами медицинской помощи - контроль за обоснованностью и сроками госпитализаций, поощрение структурных преобразований в системе оказания медицинской помощи (развитие дневных стационаров, межрайонных центров оказания помощи и проч.); контроль за соблюдением установленной системы направлений пациентов;
- стимулирование лечебных учреждений к мероприятиям по обеспечению качества медицинской помощи, например, поощрение применения более эффективных медицинских технологий, стимулирование кооперации различных учреждений по лечению хронических заболеваний;
- осуществление (совместно с органом управления здравоохранением) мониторинга деятельности лечебных учреждений.
Для осуществления текущего и стратегического планирования ресурсов, увеличения доступности и повышения качества медицинской помощи, оказываемой гражданам России в рамках Программы государственных гарантий, должен быть внедрен единый страховой полис, который позволит:
- создать единый регистр застрахованных граждан по ОМС;
- исключить двойное страхование и двойное финансирование;
- проследить за финансовыми потоками в учреждения здравоохранения как на территории субъекта РФ, так и за его пределами;
- упорядочить взаиморасчеты между субъектами Российской Федерации за медицинскую помощь, оказанную гражданам на территории страхования и за ее пределами.
Создание системы единого полиса обязательного медицинского страхования будет являться серьезным стимулом к развитию информатизации здравоохранения и в том числе, созданию системы персонифицированного (индивидуального) учета по обязательному медицинскому страхованию.
Необходимо внедрять рыночные (конкурентные) механизмы, а именно:
- предоставить возможность выбора ЛПУ, когда это возможно, для граждан Российской Федерации через повышение информированности пациента о качестве работы ЛПУ и наличие единой государственной тарифной политики; при этом необходимо установить ограничения этого права через рекомендацию врача на госпитализацию и наличие перечня ЛПУ, в которые может свободно обратиться пациент в течение определенного периода;
- создать конкуренцию между ЛПУ по критерию качества там, где это возможно, например, в крупных городах; привлечь учреждения всех форм собственности к исполнению государственного заказа на конкурсной основе путем заключения контракта по установленным государственным тарифам;
- привязать финансирование ЛПУ и оплату труда медицинских работников к объемам и качеству оказанной медицинской помощи;
- расширить права и полномочия руководителей ЛПУ в сфере управления ЛПУ, поэтапно изменить организационно-правовые формы государственных и муниципальных ЛПУ (при этом важно определить перечень учреждений, которые будут находиться только на бюджетном финансировании).
Кроме того, конкретизация государственных гарантий бесплатной медицинской помощи по видам и условиям оказания помощи, вступление в силу стандартов и порядков оказания медицинской помощи, а также введение системы лекарственного обеспечения граждан при амбулаторной помощи будет являться стимулом для развития добровольного медицинского страхования, как расширяющего виды и условия оказания медицинской помощи, так и обеспечивающего ускоренный доступ к лечению и предоставление дополнительных услуг, а также выбор дополнительных учреждений.
Развитие добровольного медицинского страхования должно быть неразрывно связано с разграничением платных и бесплатных медицинских услуг в учреждениях государственной и муниципальной систем здравоохранения, с целью недопущения ограничения доступности бесплатной медицинской помощи.
Этапы реализации:
2009 год:
- разработка требований к страховым компаниям;
- создание экономических механизмов стимулирования работы страховых медицинских организаций;
- разработка механизмов выравнивания финансовых условий базовых программ обязательного медицинского страхования.
2010 - 2015 гг.:
- переход на экономически обоснованные тарифы медицинской помощи;
- создание системы экспертизы медицинской помощи, основанной на стандартах медицинской помощи;
- внедрение системы персонифицированного учета застрахованных в системе обязательного медицинского страхования;
- переход на страховые взносы работодателей и внедрение единой методики расчета страховых взносов субъектов Российской Федерации на обязательное медицинское страхование неработающего населения;
- внедрение механизма выравнивания финансовых условий базовых программ обязательного медицинского страхования;
- паспортизация медицинских учреждений на предмет оснащенности помещениями и оборудованием с целью определения возможности включения инвестиционных расходов в систему ОМС.
2016 - 2020 гг.:
- переход на подушевой принцип оплаты первичной амбулаторно-поликлинической помощи;
- проведение пилотных проектов по разделению финансовых рисков территориальных фондов обязательного медицинского страхования со страховыми медицинскими организациями;
- переход высокотехнологичной медицинской помощи в систему обязательного медицинского страхования;
- включение в подушевой норматив ПГГ расходов инвестиционного характера, а также расходов на приобретение дорогостоящего оборудования.
4.2.8 Информатизация здравоохранения
Современные медицинские информационные технологии могут оказать существенное влияние на повышение качества и доступности медицинских услуг населению в сочетании с ростом эффективности планирования и управления ресурсами системы здравоохранения Российской Федерации на основе мониторирования и анализа показателей качества медицинской помощи.
Целью информатизации системы здравоохранения является повышение доступности и качества медицинской помощи населению на основе автоматизации процесса информационного взаимодействия между учреждениями и организациями системы здравоохранения, органами управления здравоохранением субъектов Российской Федерации, а также федеральными органами исполнительной власти, обеспечивающими реализацию государственной политики в области здравоохранения.
В целях информационного обеспечения оперативного управления и планирования ресурсов системы здравоохранения, а также повышения доступности и качества медицинской помощи гражданам Российской Федерации должна быть создана государственная информационная система персонифицированного учета оказания медицинской помощи (Система), которая обеспечит оперативный учет медицинской помощи, учреждений здравоохранения и медицинских кадров и создаст надежную основу для решения ключевых задач управления отраслью.
В рамках достижения поставленной цели планируется решить следующие основные задачи:
- создание информационно-аналитической системы ведения федеральных реестров и регистров, а также нормативно-справочного обеспечения в сфере здравоохранения;
- создание информационной системы персонифицированного учета оказания медицинской помощи;
- информационная поддержка процесса оказания первичной медицинской помощи, а также лечебно-диагностического процесса, в том числе на основе обеспечения доступа медицинских работников к нормативно-справочной информации, необходимой для профессиональной деятельности;
- информационная поддержка оказания услуг высокотехнологичной медицинской помощи;
- создание и внедрение автоматизированной системы ведения медицинской карты пациента в электронном виде;
- создание условий для реализации саморегулируемой системы организации медицинской помощи с использованием постоянного мониторинга и анализа показателей качества медицинской помощи;
- упорядочение системы финансирования и управления учреждениями и организациями отрасли здравоохранения.
При этом предполагается, что источниками первичной информации для формирования элементов Системы должны стать медицинские учреждения, а также территориальные фонды обязательного медицинского страхования.
Информация, формируемая в рамках Системы, позволит решать задачи по анализу и прогнозированию ключевых показателей развития отрасли здравоохранения, а также повышению качества и оперативности предоставления медицинских услуг населению. Это будет достигнуто за счет автоматизации:
- мониторинга финансовых потоков в учреждениях здравоохранения как на территории субъектов Российской Федерации, так и в целом по отрасли;
- оценки эффективности управления кадровыми ресурсами в сфере здравоохранения;
- определения объемов и структуры медицинской помощи на основе данных об обращениях граждан в учреждения здравоохранения;
- прогнозирования потребности в назначении лекарственных препаратов гражданам, в том числе по программе лекарственного страхования, на основе данных территориально-популяционных регистров;
- прогнозирования затрат на медицинскую помощь, оказанную в рамках Программы государственных гарантий;
- оценки эффективности деятельности региональных органов управления здравоохранением.
Этапы реализации:
2009 - 2015 гг.:
- разработка и согласование организационно-технических требований к компонентам Системы, предусматривающих возможность использования унифицированных социальных карт гражданина в Российской Федерации на этапе второй очереди создания Системы;
- утверждение системного проекта на создание Системы;
- формирование "пилотной" зоны для апробации типовых программно-технических комплексов, создаваемых в рамках Системы;
- установка типовых программно-технических комплексов в федеральных, государственных и муниципальных учреждениях здравоохранения и региональных центрах "пилотной" зоны и подключение их к сети Интернет;
- создание в рамках Системы с использованием инфраструктуры Общероссийского государственного информационного центра Федерального центра обработки данных в сфере здравоохранения;
- доработка по итогам опытной эксплуатации типовых программно-технических комплексов, установленных в федеральных, государственных и муниципальных учреждениях здравоохранения и региональных центрах "пилотной" зоны;
- создание подсистем федеральных реестров, регистров и нормативно-справочной информации в сфере здравоохранения с возможностью доступа органов государственной власти и организаций в сфере здравоохранения, а также органов местного самоуправления муниципальных образований к информации, содержащейся в федеральном и региональных центрах обработки и анализа данных, в том числе, к подсистемам реестров и регистров в сфере здравоохранения.
2016 - 2020 гг.:
- ввод Системы в промышленную эксплуатацию;
- внедрение единой системы идентификации получателей медицинских услуг на основе использования единой социальной карты гражданина.
- создание системы централизованного ведения и актуализации научно-справочной информации, включая справочники, классификаторы, медико-экономические стандарты;
- создание единой федеральной системы сбора и хранения электронных историй болезни на базе национальных стандартов.
5. Законодательное и нормативно - правовое обеспечение реализации Концепции
Правовое обеспечение Концепции предусматривает как издание новых законодательных актов, так и совершенствование действующего законодательства, которое должно осуществляться поэтапно.
Первоначальный этап правового обеспечения заключается в принятии законодательных актов, направленных на реализацию задач по конкретизации государственных гарантий оказания гражданам бесплатной медицинской помощи, созданию эффективной модели управления финансовыми ресурсами программы государственных гарантий, перехода на современную систему организации медицинской помощи, по улучшению лекарственного обеспечения.
В целях реализации указанных задач потребуется уточнение федерального законодательства, закрепляющего систему организации здравоохранения и оказания медицинской помощи в Российской Федерации, права пациентов и медицинских работников, а также гарантированный механизм реализации этих прав, устанавливающего требования к организациям здравоохранения, к квалификации медицинских работников, оснащению организаций здравоохранения.
Потребуется разработка и принятие федерального закона "О государственных гарантиях оказания гражданам бесплатной медицинской помощи", включающего порядок, условия и стандарт объема предоставления гражданам бесплатной медицинской помощи, порядок финансового обеспечения предоставляемой медицинской помощи с учетом потребности граждан Российской Федерации в медицинской помощи, а также с учетом принимаемых стандартов медицинской помощи. Указанный федеральный закон также должен содержать порядок разработки и принятия медико-экономических стандартов, критерии качества предоставляемых медицинских услуг, порядок контроля и порядок проведения медико-экономической экспертизы качества оказанной медицинской помощи.
Необходимо отметить, что действующее в настоящее время законодательство Российской Федерации не обеспечивает в полной мере четкого разграничения между порядком получения гражданами бесплатной медицинской помощи и платных медицинских услуг, не содержит в себе положений, регулирующих вопросы ценообразования на медицинские услуги, предоставляемые гражданам за плату.
В связи с этим, помимо конкретизации условий и порядка оказания бесплатной медицинской помощи, потребуется совершенствование законодательства по установлению механизма правового регулирования оказания платным медицинских услуг.
Реализация программы государственных гарантий бесплатной медицинской помощи должна осуществляться через систему обязательного медицинского страхования. Потребуется разработка и принятие федерального закона "Об обязательном медицинском страховании", который должен будет определить правовые, экономические и организационные основы ОМС, включающие права и обязанности субъектов обязательного медицинского страхования, установить централизованную систему центральных и территориальных органов фондов, порядок формирования источников финансирования медицинского страхования как для работающего, так и неработающего населения, включающего порядок уплаты страховых взносов на обязательное медицинское страхование и установления страховых тарифов на ОМС, порядок ведения персонифицированного учета застрахованных граждан и оказанной им медицинской помощи, введение системного контроля за осуществлением ОМС.
В целях создания финансовой основы новой модели медицинского страхования потребуется внести изменения в Налоговый кодекс Российской Федерации в части отмены единого социального налога, зачисляемого в Федеральный фонд ОМС и территориальные фонды ОМС, а также направления части налога на доходы физических лиц в бюджеты территориальных фондов обязательного медицинского страхования.
В целях развития здравоохранения потребуется принятие решения о включении лекарственного обеспечения граждан в программу государственных гарантий оказания бесплатной медицинской помощи и в медико-экономические стандарты в качестве их составной части, и, как следствие, включение лекарственного обеспечения в медицинское страхование, что потребует соответствующего отражения в перечисленных федеральных законах.
После принятия основополагающих законодательных актов потребуется принятие необходимых подзаконных нормативных правовых актов Президента Российской Федерации, Правительства Российской Федерации и федеральных органов исполнительной власти, в первую очередь, Минздравсоцразвития России.
Кроме того, в настоящее время наблюдается рост количества гражданских исков, связанных с качеством оказания медицинской помощи. В связи с этим, на втором этапе правового обеспечения реализации постановленных задач по развитию здравоохранения, в целях создания правовых и финансовых основ для урегулирования вопросов, связанных с качеством оказания медицинской помощи, должны быть приняты федеральные законы "О защите прав пациента" и "Об обязательном страховании профессиональной ответственности медицинских работников".
В целях развития рынка медицинских услуг, предоставляемых организациями здравоохранения, а также в целях расширения финансовой самостоятельности указанных организаций здравоохранения следует внести изменения в Федеральный закон от 3 ноября 2006 г. № 174-ФЗ "Об автономных учреждениях" в части отмены ограничения по запрету создания автономного учреждения здравоохранения путем изменения типа существующего учреждения здравоохранения. Кроме того, потребуется пересмотр законодательства об автономных учреждениях с целью установления более гибких механизмов управления автономными учреждениями, а также в части определения состава затрат на оказание государственной услуги, чтобы не допустить перекрестного субсидирования расходов на содержание имущества автономных учреждений при внедрении полного тарифа на медицинскую помощь в системе обязательного медицинского страхования.
На данном этапе правового обеспечения Концепции потребуется также совершенствование законодательства, регулирующего вопросы донорства крови и ее компонентов, трансплантации органов и тканей.
Учитывая, что в настоящее время судебная практика Европейского суда указывает на не совершенство российского законодательства о психиатрической помощи в части нарушения прав пациента, требуется внести изменения в Закон Российской Федерации "О психиатрической помощи и гарантиях прав граждан при ее оказании".
Следующим этапом нормативного правового регулирования, обеспечивающего выполнение задач по развитию здравоохранения, должно являться совершенствование действующего санитарно-эпидемиологического законодательства. При этом нормативно-правовое регулирование в указанной сфере должно быть направлено на формирование здорового образа жизни населения, предупреждение инфекционных и социально-значимых заболеваний, ужесточение ответственности за несоблюдение санитарно-эпидемиологического законодательства.
6. Основные этапы и ожидаемые результаты реализации Концепции развития здравоохранения Российской Федерации до 2020 года
Реализация Концепции будет происходить поэтапно:
На первом этапе (2009-2015) будет осуществлена конкретизация государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи, произведен переход на преимущественно одноканальную модель финансирования медицинской помощи через систему обязательного медицинского страхования, осуществлена разработка стандартов и порядков оказания медицинской помощи, начато внедрение информационной системы персонифицированного учета оказанной гражданам.
В рамках первого этапа реализации Концепции также будут осуществлены подготовительные мероприятия для последующего перехода на новую систему организации медицинской помощи, включая создание системы контроля качества медицинской помощи с ее последующей интеграцией в систему управления качеством, проведена модернизация материально-технической базы учреждений здравоохранения, сформирована и начнет реализовываться система непрерывной подготовки кадров, основанная на единой кадровой политике, а также будут определены приоритеты для инновационного развития здравоохранения, сформированы межведомственные целевые научные программы по разработке и внедрению новых высокоэффективных технологий профилактики, диагностики и лечения социально-значимых заболеваний и патологических состояний.
Кроме того, на первом этапе будет продолжена реализация Приоритетного национального проекта "Здоровье" по следующим направлениям:
- формирование здорового образа жизни;
- развитие первичной медико-санитарной помощи и медицинской профилактики;
- совершенствование специализированной, в том числе высокотехнологичной, медицинской помощи при социально-значимых заболеваниях, включая сердечно-сосудистые, онкологические, кобинированные травмы при дорожно-транспортных происшествиях;
- развитие службы крови;
- совершенствование медицинской помощи матерям и детям.
На втором этапе реализации Концепции (2016-2020) предполагаются поэтапный переход к саморегулируемой системе организации медицинской помощи на основе созданных инфраструктуры и кадрового ресурса здравоохранения и информатизации отрасли, дальнейшее внедрение новых технологий, разработанных с учетом приоритетов инновационного развития здравоохранения, включение высокотехнологичной и скорой медицинской помощи в систему обязательного медицинского страхования, интеграция бюджетных инвестиций в тарифы на медицинскую помощь, создание системы лекарственного обеспечения граждан в амбулаторных условиях в рамках обязательного медицинского страхования.
В целом, реализация всех направлений Концепции обеспечит к 2020 году формирование здорового образа жизни населения Российской Федерации, а также создаст систему здравоохранения, позволяющую оказывать доступную и качественную медицинскую помощь на основе единых требований и подходов с учетом передовых достижений научно-технического прогресса, которая будет являться залогом устойчивого социально-экономического развития Российской Федерации в долгосрочной перспективе.
Качество иллюстраций соответствует их качеству в предоставленном докладе